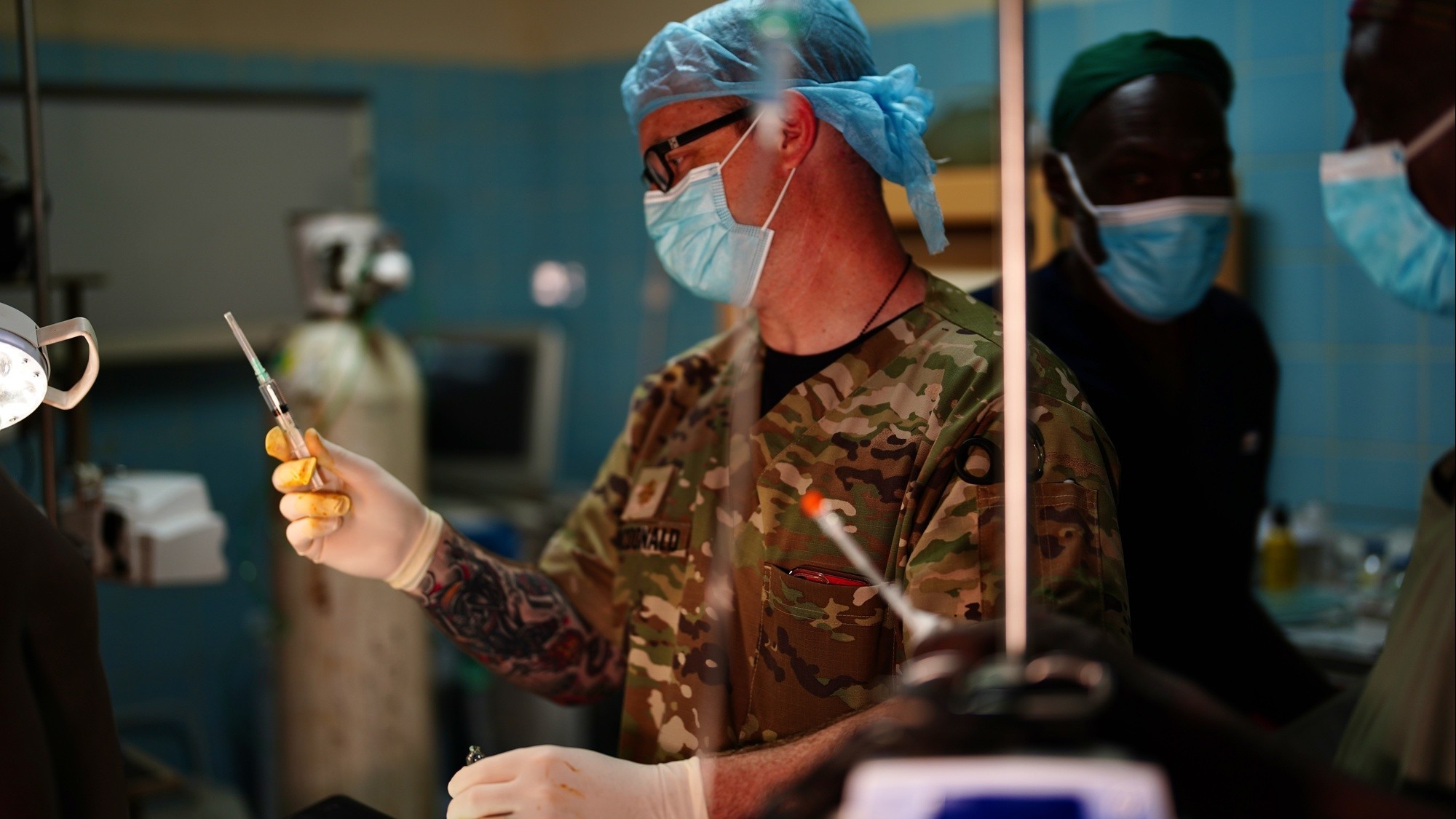
-
¿Qué especialidades médicas ofrecen cirugía robótica en Hospital Ángeles?
La cirugía robótica ha revolucionado el campo médico al combinar la precisión de la tecnología con la destreza de los especialistas. En Hospital Ángeles, esta técnica avanzada se ha convertido en una herramienta fundamental para realizar procedimientos menos invasivos, más seguros y con tiempos de recuperación significativamente menores. Gracias a su enfoque multidisciplinario, diversas especialidades médicas han adoptado la cirugía robótica como parte esencial de su práctica clínica, posicionando al hospital como uno de los líderes en innovación quirúrgica en México.
 El avance de la cirugía robótica en la medicina moderna
El avance de la cirugía robótica en la medicina modernaLa cirugía robótica representa una evolución de la cirugía mínimamente invasiva. A diferencia de los procedimientos tradicionales, utiliza sistemas robotizados controlados por el cirujano, como el reconocido Sistema Da Vinci, que permite una precisión milimétrica en cada movimiento. Este sistema ofrece una visión tridimensional en alta definición del área quirúrgica y movimientos articulados que superan la capacidad natural de la mano humana. En Hospital Ángeles, esta tecnología no solo mejora la exactitud del procedimiento, sino que también reduce el dolor postoperatorio, las cicatrices y el riesgo de complicaciones.
Cirugía robótica en urología: precisión en procedimientos complejos
Una de las áreas donde la cirugía robótica ha demostrado mayores beneficios es en la urología. Los especialistas de Hospital Ángeles utilizan esta tecnología en procedimientos como la prostatectomía radical, la nefrectomía parcial o total y la reconstrucción del tracto urinario. La precisión del sistema robótico permite conservar estructuras nerviosas y vasos sanguíneos, reduciendo el riesgo de incontinencia y disfunción eréctil en cirugías prostáticas. Además, las incisiones más pequeñas disminuyen la pérdida de sangre y facilitan una recuperación más rápida. Los pacientes pueden retomar sus actividades cotidianas en menor tiempo, con resultados oncológicos y funcionales sobresalientes.
Ginecología: innovación quirúrgica para la salud femenina
La cirugía robótica en ginecología ha transformado la forma en que se abordan condiciones como los miomas, la endometriosis o la histerectomía. En Hospital Ángeles, las pacientes se benefician de una técnica que ofrece movimientos más precisos y menos invasivos que la cirugía convencional. El robot permite acceder con exactitud a zonas anatómicas difíciles de alcanzar, preservando tejidos sanos y reduciendo el dolor postoperatorio. Este enfoque es ideal para mujeres que requieren intervenciones delicadas, ya que garantiza una recuperación más corta, menos cicatrices y un riesgo mínimo de complicaciones. La cirugía robótica también es ampliamente utilizada en tratamientos de infertilidad y procedimientos reconstructivos pélvicos.
Cirugía general: procedimientos más seguros y eficaces
En el área de cirugía general, la tecnología robótica se utiliza para una amplia gama de procedimientos, desde colecistectomías (extirpación de vesícula biliar) hasta reparaciones de hernias y resecciones intestinales. Los cirujanos del Hospital Ángeles aprovechan la capacidad de los brazos robóticos para realizar movimientos finos y precisos, lo que resulta especialmente útil en cirugías abdominales o digestivas. Este enfoque mejora la visibilidad del campo quirúrgico, minimiza el trauma en los tejidos y reduce el tiempo de hospitalización. Además, el uso del sistema robótico disminuye significativamente la probabilidad de infecciones y complicaciones postoperatorias.
Cirugía torácica y cardiaca: máxima precisión en órganos vitales
La cirugía torácica y cardiaca robótica en Hospital Ángeles representa uno de los mayores avances tecnológicos en la atención médica moderna. Este tipo de intervención permite realizar procedimientos complejos en el corazón y el tórax sin necesidad de abrir completamente el esternón. Con la ayuda de cámaras 3D de alta definición, los cirujanos pueden visualizar estructuras internas con un detalle excepcional. Entre las cirugías más comunes se encuentran la reparación de válvulas cardiacas, la bypass coronario mínimamente invasivo y la resección de tumores torácicos. Los beneficios incluyen menor pérdida de sangre, recuperación acelerada y una reincorporación más rápida a la vida normal.
Cirugía bariátrica y metabólica: un enfoque preciso para la pérdida de peso
La cirugía robótica también se ha convertido en una herramienta clave en los procedimientos de cirugía bariátrica y metabólica. En Hospital Ángeles, esta tecnología permite realizar intervenciones como el bypass gástrico o la gastrectomía en manga con una precisión excepcional. Gracias a la visión tridimensional y los movimientos estables del robot, los cirujanos pueden reducir el riesgo de filtraciones y complicaciones gastrointestinales. Además, el trauma quirúrgico es mínimo, lo que se traduce en una recuperación más rápida y segura para los pacientes que buscan mejorar su salud y calidad de vida a través de la pérdida de peso.
Cirugía robótica en otorrinolaringología y cabeza y cuello
Otra especialidad que ha incorporado la cirugía robótica en Hospital Ángeles es la otorrinolaringología, especialmente en procedimientos de cabeza y cuello. Esta técnica permite tratar tumores de garganta, base de lengua o amígdalas con gran precisión, evitando incisiones externas visibles y preservando las funciones esenciales como la deglución y el habla. Los pacientes se benefician de una recuperación más rápida, menor dolor y menos riesgo de complicaciones posoperatorias. La capacidad del sistema robótico para operar en espacios anatómicos reducidos convierte estas cirugías en procedimientos más seguros y menos invasivos.
Aplicaciones en cirugía pediátrica y oncológica
En cirugía pediátrica, el uso de la cirugía robótica ha permitido realizar intervenciones más precisas en pacientes de menor tamaño, con un control total de los movimientos y mínima invasión. En el ámbito de la cirugía oncológica, los especialistas de Hospital Ángeles utilizan esta tecnología para extirpar tumores con máxima precisión, preservando tejidos sanos y reduciendo el riesgo de recaídas. Esta combinación de exactitud y cuidado integral convierte a la cirugía robótica en una herramienta de gran valor en tratamientos que requieren alta complejidad técnica.
Ventajas multidisciplinarias de la cirugía robótica en Hospital Ángeles
La incorporación de la cirugía robótica en distintas especialidades médicas de Hospital Ángeles ha traído consigo una serie de beneficios tanto para los pacientes como para el equipo médico. Entre las principales ventajas destacan:
- Mayor precisión quirúrgica, que reduce errores y mejora los resultados funcionales.
- Menor tiempo de hospitalización, gracias a las incisiones pequeñas y la rápida recuperación.
- Menor dolor postoperatorio y menor necesidad de analgésicos.
- Reducción del riesgo de infecciones y sangrado.
-
Resultados estéticos superiores, con cicatrices casi imperceptibles.
Estos beneficios han consolidado a la cirugía robótica como una alternativa segura y eficaz frente a los métodos tradicionales.
Hospital Ángeles: líder en innovación quirúrgica
Hospital Ángeles ha demostrado su compromiso con la excelencia médica al incorporar la cirugía robótica en múltiples especialidades. Su infraestructura moderna, su equipo de especialistas altamente capacitados y la implementación del sistema Da Vinci han permitido posicionarlo como un referente en procedimientos mínimamente invasivos. La integración de tecnología avanzada con la atención humana garantiza que cada paciente reciba un tratamiento personalizado, seguro y con los mejores resultados clínicos.
-
Del diagnóstico al quirófano: recorrido de la cirugía oncológica
La cirugía oncológica es un trayecto que inicia con la sospecha clínica y culmina en una intervención planificada al detalle para lograr control local de la enfermedad, preservar la función y favorecer la recuperación. Este recorrido integra a múltiples especialistas y tecnologías, con el cirujano oncólogo como coordinador del plan quirúrgico. A continuación, se describen las etapas clave, las decisiones que se toman en cada una y las acciones que pueden mejorar tu experiencia y resultados.
1) De la sospecha al diagnóstico confirmatorio
El proceso comienza con la evaluación clínica y la realización de estudios de imagen y laboratorio. Dependiendo del caso, se solicitan tomografía computarizada (TC), resonancia magnética (RM) o PET-CT, además de marcadores tumorales y análisis específicos.
La confirmación llega a través de una biopsia: se obtiene tejido por punción, endoscopia o cirugía menor. El patólogo determina el tipo histológico y, cuando corresponde, características moleculares que influirán en el tratamiento.Tu papel: lleva a tus consultas reportes previos, estudios en formato digital y un registro de síntomas con fechas. Esto ayuda al cirujano oncólogo y al equipo a acelerar la ruta diagnóstica.
2) Estadificación y determinación de la extensión
Con el diagnóstico confirmado, se define el estadio de la enfermedad (tamaño tumoral, ganglios y metástasis). Esta etapa orienta si la cirugía oncológica será el primer paso, si conviene neoadyuvancia (terapia sistémica o radioterapia antes de operar) o si la intervención tendrá un objetivo paliativo o de rescate funcional.
Herramientas clave:
- Imagenología avanzada para delimitar relaciones anatómicas con nervios y vasos.
- Reconstrucciones 3D que ayudan a planear trayectorias quirúrgicas.
- Mapeo linfático y ganglio centinela en tumores seleccionados.
3) Junta oncológica y plan individualizado
En la junta oncológica (tumor board), el caso se analiza con radiólogos, patólogos, oncólogos médicos, radio-oncólogos, anestesiólogos, enfermería oncológica, nutrición y rehabilitación. Se define la secuencia terapéutica y el rol de la cirugía oncológica: curativa con márgenes negativos, citorreductora, diagnóstica o paliativa.
El cirujano oncólogo explica riesgos y beneficios, el abordaje (abierto, laparoscópico o robótico) y la posible conversión a cirugía abierta si la seguridad lo exige. Este es el momento de la decisión compartida, en la que tus preferencias y metas personales (retorno al trabajo, preservación de imagen corporal, control del dolor) se integran al plan.4) Preparación preoperatoria y optimización (prehab)
La preparación influye en la recuperación. Entre las medidas habituales:
- Valoración cardiopulmonar y control de comorbilidades (diabetes, hipertensión, EPOC, apnea del sueño).
- Ajuste de fármacos que incrementan el sangrado (anticoagulantes, antiagregantes, AINES) bajo indicación médica.
- Soporte nutricional, especialmente si hubo pérdida de peso o hay desnutrición.
- Cese de tabaco y alcohol, idealmente 4 semanas antes.
- Educación preoperatoria: expectativas sobre dolor, movilidad y dieta posquirúrgica.
Muchos centros aplican protocolos ERAS (Enhanced Recovery After Surgery) que estandarizan hidratación, analgesia multimodal, ayuno racional y movilización temprana para acelerar la recuperación.
5) Consentimiento informado y logística
Antes de la intervención, se revisa el consentimiento informado con el cirujano oncólogo: objetivo de la cirugía, potenciales complicaciones, cuidados de la herida y calendario de seguimiento.
Prepara una carpeta con identificación, póliza (si aplica), estudios recientes, recetas y contactos de emergencia. Organiza tu red de apoyo (traslados, ayuda en casa) y alista una maleta inteligente con ropa cómoda, artículos de higiene y cargadores.6) El día de la cirugía: seguridad y precisión
En quirófano, el equipo aplica una lista de verificación (identidad, marcaje del sitio, alergias, antibiótico profiláctico cuando corresponde). Anestesiología establece monitoreo avanzado y un plan de analgesia multimodal.
Durante la cirugía oncológica, el cirujano oncólogo realiza la resección con criterios oncológicos estrictos, apoyado por:- Óptica HD/4K o visión 3D para disección por planos anatómicos.
- Ultrasonido intraoperatorio (hígado, páncreas) para localizar lesiones profundas.
- Fluorescencia con ICG para perfusión de anastomosis, identificación de ganglio centinela y estructura biliar o vascular.
- Patología intraoperatoria (cortes por congelación) que confirma márgenes y guía decisiones en tiempo real.
- Dispositivos de energía avanzada (ultrasonido, radiofrecuencia, selladores) para hemostasia precisa.
La prioridad siempre es la radicalidad oncológica y la seguridad del paciente.
7) Recuperación inmediata y control del dolor
Tras la intervención, pasas a recuperación con vigilancia de signos vitales, control de dolor y manejo de náusea. Se incentiva la respiración profunda y, cuando es seguro, la deambulación temprana.
La analgesia multimodal y, en casos seleccionados, bloqueos regionales reducen el uso de opioides y favorecen el movimiento, lo que disminuye complicaciones respiratorias o trombóticas.8) Hospitalización: metas diarias y educación
Durante la estancia, el equipo define metas diarias: sentarse, caminar, tolerar líquidos, avanzar la dieta, controlar el dolor con orales y cuidado de la herida. Enfermería oncológica te enseña curaciones y manejo de drenajes (si existen). Nutrición clínica ajusta el plan alimentario para cicatrizar y mantener masa muscular. Fisioterapia trabaja fuerza, equilibrio y ejercicios respiratorios.
9) Alta y cuidados en casa
El alta llega cuando cumples criterios de seguridad: movilidad básica, control del dolor, tolerancia a la dieta y signos estables. Te entregan indicaciones por escrito:
- Medicación y esquema de analgesia.
- Curaciones y baño (cuándo y cómo).
- Restricciones (peso a cargar, manejo, actividad sexual).
- Citas de control y teléfonos de contacto.
Señales de alarma que exigen consulta inmediata: fiebre >38 °C, enrojecimiento intenso o secreción purulenta de la herida, sangrado activo, dolor torácico, dificultad para respirar, pierna inflamada y dolorosa, vómito persistente o dolor no controlado.
10) Patología definitiva y plan adyuvante
El reporte de patología definitiva confirma márgenes, grado y otras variables pronósticas. Con estos datos, el cirujano oncólogo y oncología médica definen si necesitas terapias adyuvantes (quimioterapia, radioterapia, terapias dirigidas o inmunoterapia) y el calendario de inicio.
11) Seguimiento oncológico y retorno a la vida diaria
El seguimiento incluye revisiones periódicas, marcadores tumorales e imagen de control según el riesgo de recaída. La rehabilitación continúa con objetivos progresivos de movilidad y fuerza; la psicooncología ayuda a manejar ansiedad, sueño y adaptación. El retorno laboral se valora por demanda física y tipo de intervención; las tareas de oficina suelen retomarse antes que trabajos con carga pesada.
12) Preguntas útiles para tu consulta
Lleva este listado y añade las tuyas:
- ¿Cuál es el objetivo de mi cirugía oncológica (curativa, citorreductora, paliativa o diagnóstica)?
- ¿Qué abordaje recomienda y por qué (abierto, laparoscópico o robótico)?
- ¿Cómo garantizan los márgenes oncológicos y el manejo de ganglios?
- ¿Qué dolor, dieta y movilidad debo esperar en los primeros días?
- ¿Necesitaré terapias adyuvantes y cuándo iniciarían?
- ¿Qué señales de alarma ameritan acudir de inmediato?
13) Checklist rápido para tu carpeta del paciente
- Identificación, póliza y consentimientos firmados.
- Reportes de patología, discos de TC/RM/PET-CT y sus informes.
- Lista de medicamentos, alergias y comorbilidades.
- Teléfonos de contacto del equipo y fechas de control.
- Plan de curaciones, analgésicos y restricciones.
Este material es informativo y no sustituye la consulta presencial. Ante diagnóstico oncológico o sospecha de cáncer, agenda una valoración con un cirujano oncólogo para diseñar un plan de cirugía oncológica seguro y personalizado.

-
¿Por qué elegir al Hospital Ángeles para una cirugía general segura y confiable?
La cirugía general es una de las ramas más amplias y esenciales de la medicina, encargada de diagnosticar, tratar y operar una gran variedad de padecimientos que afectan órganos vitales del cuerpo humano. Cuando se trata de someterse a un procedimiento quirúrgico, la elección del hospital adecuado es una decisión que puede marcar una diferencia significativa en los resultados y la recuperación del paciente. En este contexto, el Hospital Ángeles se ha consolidado como una de las instituciones médicas más reconocidas en México, gracias a su compromiso con la seguridad, la innovación tecnológica y la atención personalizada.
 Excelencia médica y experiencia en cirugía general
Excelencia médica y experiencia en cirugía general
El Hospital Ángeles cuenta con un equipo de cirujanos generales altamente capacitados, respaldados por años de experiencia en procedimientos quirúrgicos de diversa complejidad. Estos especialistas no solo dominan las técnicas convencionales, sino también las más avanzadas en cirugía mínimamente invasiva y laparoscópica, lo que permite intervenciones más seguras, con menor dolor postoperatorio y una recuperación más rápida. Cada cirugía se realiza bajo estrictos protocolos de calidad, garantizando resultados óptimos y minimizando los riesgos asociados.
Además, los cirujanos del hospital se mantienen actualizados en las últimas tendencias médicas, participando en congresos, certificaciones internacionales y programas de formación continua. Este compromiso con la excelencia profesional se refleja en la confianza que los pacientes depositan en ellos y en los resultados exitosos de sus procedimientos.Tecnología médica avanzada al servicio de los pacientes
Una de las principales razones para elegir al Hospital Ángeles para una cirugía general es su infraestructura tecnológica de última generación. Sus quirófanos están equipados con sistemas de monitoreo digital, herramientas de imagen de alta resolución y equipos de precisión que permiten realizar intervenciones más seguras y menos invasivas.
El uso de tecnología laparoscópica, por ejemplo, ha revolucionado la práctica quirúrgica dentro del hospital. Este método, que utiliza pequeñas incisiones y cámaras de alta definición, permite reducir las cicatrices, el riesgo de infecciones y el tiempo de hospitalización. Asimismo, el hospital cuenta con sistemas de esterilización automatizados y protocolos estrictos de bioseguridad que aseguran un entorno quirúrgico completamente controlado.Atención integral y personalizada en cada etapa del proceso
Una cirugía no solo implica el acto quirúrgico, sino un proceso integral que incluye la valoración preoperatoria, la intervención y el seguimiento postoperatorio. En el Hospital Ángeles, cada paciente recibe atención individualizada desde el primer contacto. Antes de la cirugía, se realizan estudios clínicos completos que permiten evaluar el estado general de salud y diseñar un plan quirúrgico personalizado.
Durante la intervención, el paciente está en manos de un equipo multidisciplinario conformado por cirujanos, anestesiólogos, enfermeras y técnicos especializados que trabajan de manera coordinada para garantizar la seguridad en todo momento. Después de la operación, el seguimiento médico continúa con visitas de control, vigilancia de la cicatrización y orientación sobre cuidados postoperatorios. Esta atención continua es clave para una recuperación exitosa y sin complicaciones.Seguridad hospitalaria como prioridad
La seguridad del paciente es el eje central de la atención quirúrgica en el Hospital Ángeles. Todos los procedimientos se desarrollan bajo estándares internacionales de calidad y con la aplicación de protocolos estrictos de seguridad. Antes de cada cirugía, el personal médico realiza una verificación minuciosa de datos, dosis, instrumentos y materiales, siguiendo las normas establecidas por organismos de salud nacionales e internacionales.
Además, el hospital cuenta con un sistema de trazabilidad que permite registrar y monitorear cada paso del proceso quirúrgico, garantizando transparencia y confianza. Su compromiso con la seguridad también se refleja en la certificación de sus instalaciones y en la capacitación constante de su personal en control de infecciones y emergencias médicas.Cirugía general mínimamente invasiva: innovación y recuperación rápida
La adopción de técnicas mínimamente invasivas es uno de los grandes diferenciadores del Hospital Ángeles. Gracias a estas innovaciones, los pacientes pueden beneficiarse de cirugías con menos trauma físico, menos sangrado y un tiempo de recuperación significativamente más corto. Entre los procedimientos más comunes realizados por los especialistas en cirugía general se encuentran las colecistectomías (extracción de vesícula biliar), hernioplastias (reparación de hernias), apendicectomías, resecciones intestinales y cirugías antirreflujo.
La tecnología utilizada en estos procedimientos permite una precisión milimétrica y una mejor visualización de las estructuras internas del cuerpo, lo que se traduce en resultados más seguros y menos dolorosos para el paciente.Infraestructura hospitalaria de primer nivel
El entorno en el que se realiza una cirugía influye directamente en la experiencia y recuperación del paciente. Por ello, el Hospital Ángeles ofrece instalaciones modernas, cómodas y seguras. Sus quirófanos están diseñados con sistemas de flujo laminar que controlan la pureza del aire, reduciendo el riesgo de contaminación. Además, las áreas de hospitalización brindan confort y privacidad, con habitaciones equipadas con tecnología médica, mobiliario ergonómico y espacios pensados para la tranquilidad del paciente y su familia.
El hospital también dispone de unidades de terapia intensiva, laboratorios clínicos y servicios de diagnóstico por imagen disponibles las 24 horas, lo que permite actuar de manera inmediata ante cualquier eventualidad.Compromiso con la calidad humana y la ética médica
Más allá de su infraestructura y tecnología, el Hospital Ángeles se distingue por su trato humano y su compromiso con la ética médica. Cada paciente es atendido con respeto, empatía y profesionalismo, recibiendo información clara y transparente sobre su diagnóstico, opciones de tratamiento y pronóstico. Este enfoque centrado en la persona genera confianza y seguridad, dos valores fundamentales en cualquier proceso quirúrgico.
El hospital también fomenta la participación activa del paciente en las decisiones médicas, promoviendo una comunicación abierta entre médicos, pacientes y familiares. Esta relación cercana refuerza la sensación de acompañamiento y cuidado continuo antes, durante y después de la cirugía.Hospital Ángeles: referencia en cirugía general en México
Elegir al Hospital Ángeles para una cirugía general significa optar por un entorno médico donde la innovación, la seguridad y la excelencia convergen en beneficio del paciente. Su reputación se ha construido a lo largo de décadas de atención especializada, resultados exitosos y miles de historias de recuperación. La combinación de tecnología avanzada, personal médico experto y atención humanizada convierte al hospital en una de las instituciones líderes en cirugía general en el país.
Cada procedimiento quirúrgico realizado en el Hospital Ángeles refleja un compromiso profundo con la salud, la seguridad y la confianza de quienes depositan en esta institución el cuidado de su vida. -
Traumatólogo en Hospital Ángeles: rehabilitación rápida y segura
La rehabilitación es el puente entre el diagnóstico y tu regreso a la vida cotidiana. En Hospital Ángeles, el traumatólogo y el equipo de ortopedistas, fisiatras y fisioterapeutas trabajan de manera coordinada para que cada paciente recupere movilidad, fuerza y confianza con un enfoque rápido y seguro. No se trata solo de “hacer ejercicios”, sino de un plan personalizado, basado en evidencia, que disminuye el dolor, acelera la recuperación funcional y reduce el riesgo de recaídas.
¿Por qué la rehabilitación debe estar liderada por un traumatólogo?
El traumatólogo entiende la biomecánica de las lesiones, conoce el estado real de los tejidos (hueso, ligamentos, tendones y cartílago) y define límites seguros de carga y movimiento. En Hospital Ángeles, esta guía se traduce en:
- Protocolos individualizados según la cirugía o lesión (rodilla, cadera, hombro, tobillo, columna).
- Metas funcionales medibles (dolor, rango de movimiento, fuerza, estabilidad).
- Seguimiento estrecho para avanzar cuando el tejido lo tolera y detener a tiempo si aparece dolor o inflamación.
Principios de una rehabilitación rápida y segura
- Movilización temprana con criterio. Iniciar movimiento y carga cuando es seguro previene rigidez, atrofia y trombosis.
- Analgesia multimodal. Control del dolor para permitir una rehabilitación efectiva sin dependencia de un solo fármaco.
- Progresión dosificada. Aumentar intensidad y complejidad según tolerancia y objetivos (trabajo, deporte, vida diaria).
- Educación del paciente. Comprender el “por qué” de cada fase mejora la adherencia y los resultados.
- Prevención de recaídas. Enfocarse en técnica, ergonomía y fuerza del core para proteger las articulaciones a largo plazo.
Fases de la rehabilitación en Hospital Ángeles
Fase 1: Control del dolor y del edema (días 1–10)
- Objetivos: disminuir inflamación, asegurar una herida limpia (si hubo cirugía), iniciar rango de movimiento sin dolor.
- Estrategias: crioterapia, elevación, vendajes funcionales, movilizaciones pasivas y activas asistidas.
- Educación: señales de alarma, cuidado de férulas/yesos, higiene postural.
Fase 2: Recuperación del rango y activación muscular (semanas 2–6)
- Objetivos: recuperar flexión-extensión y rotaciones seguras; activar musculatura clave (glúteos, cuádriceps, manguito rotador, estabilizadores profundos).
- Estrategias: ejercicios isométricos, elásticos de baja resistencia, bicicleta estática/arc trainer de bajo impacto, propiocepción básica.
- Monitoreo: dolor <4/10, edema controlado y movimientos sin compensaciones.
Fase 3: Fuerza funcional y estabilidad dinámica (semanas 6–12)
- Objetivos: construir fuerza y control neuromuscular para las demandas de la vida diaria y el trabajo.
- Estrategias: entrenamiento de cadena posterior, sentadillas parciales, zancadas asistidas, equilibrio unipodal, patrones de empuje/halón.
- Criterios de avance: simetría de fuerza, pruebas de equilibrio estables y tolerancia a cargas progresivas sin dolor persistente.
Fase 4: Return to activity / return to sport (desde semana 12 en adelante, según caso)
-
 Objetivos: reintegrar gestos específicos (subir/bajar escaleras sin dolor, trote suave, cambios de dirección, levantamiento técnico seguro).
Objetivos: reintegrar gestos específicos (subir/bajar escaleras sin dolor, trote suave, cambios de dirección, levantamiento técnico seguro).
-
Estrategias: pliometría dosificada, drills de agilidad, trabajo de potencia si aplica; énfasis en técnica y economía del movimiento.
- Alta funcional: aprobada por el traumatólogo con pruebas objetivas (fuerza, salto/aterrizaje, estabilidad, umbral de dolor).
Rehabilitación postquirúrgica: protocolos con evidencia
- Rodilla (menisco/LCA): control del derrame, extensión completa temprana, fortalecimiento de cuádriceps y glúteos, progresión a carrera con pruebas funcionales; retorno deportivo solo tras cumplir criterios objetivos.
- Cadera (prótesis/impingement): reeducación de la marcha, activación de abductores, trabajo de core y equilibrio; educación sobre posiciones seguras.
- Hombro (manguito/instabilidad): protección de la reparación, activación escapular y rotadores, progresión de rangos, fuerza y patrones por encima de la cabeza.
- Tobillo (esguince/ligamentos): propiocepción intensiva, control del valgo/varo, fuerza de peroneos y gastro-soleo, retorno a carrera con pruebas de salto.
Herramientas que potencian la recuperación
- Terapia manual y movilizaciones específicas para recuperar rangos sin irritar tejidos.
- Entrenamiento con control de carga (bandas, poleas, lastres progresivos).
- Electroterapia/ultrasonido según criterio para analgesia y control de edema.
- Biofeedback y evaluación funcional objetiva para medir avances.
- Ergonomía y reeducación del gesto (deporte y trabajo): la técnica correcta evita recidivas.
Criterios objetivos de progreso y seguridad
El avance no se mide solo por “sensación”, sino por hitos clínicos:
- Dolor controlado y sin aumento 24 horas después de progresiones.
- Rango de movimiento funcional según la articulación.
- Fuerza simétrica (ideal ≥90% respecto al lado sano en retorno deportivo).
- Tests de equilibrio/aterrizaje estables sin valgo dinámico ni compensaciones.
- Endurecimiento gradual del tejido (más repeticiones/carga, no todo a la vez).
Rol del paciente: adherencia y estilo de vida
- Constancia con el programa domiciliario (10–20 minutos, 4–6 días por semana).
- Sueño y nutrición adecuados para la recuperación tisular.
- Gestión del estrés: respiración y pausas activas reducen tono muscular y dolor percibido.
- Control del peso para disminuir carga articular.
- Comunicación abierta con tu equipo: reportar dolor, hormigueo o inflamación inusual.
Preguntas frecuentes
¿Traumatólogo y ortopedista son lo mismo?
En la práctica clínica hablamos de Ortopedia y Traumatología como una sola especialidad. Los traumatólogos se enfocan en lesiones por trauma y deporte; los ortopedistas abarcan además patologías degenerativas y deformidades. En Hospital Ángeles trabajan de manera integrada.¿Cuánto tarda una rehabilitación completa?
Depende del diagnóstico, la cirugía (si la hubo) y la adherencia. Muchas lesiones músculo-articulares mejoran en 6–12 semanas; retornos deportivos plenos pueden requerir protocolos de 3–9 meses con pruebas funcionales.¿El dolor es normal durante la rehabilitación?
Es normal cierta molestia controlada, pero el dolor intenso o persistente indica que hay que ajustar la carga. El traumatólogo y el fisioterapeuta modulan la dosis para proteger los tejidos.¿Puedo hacer ejercicio por mi cuenta?
Sí, con una guía clara. Evita improvisar progresiones o copiar rutinas de otras personas; tu plan es personalizado.Ventajas de rehabilitarte en Hospital Ángeles
- Atención coordinada entre traumatólogos, ortopedistas, rehabilitadores y fisioterapeutas.
- Tecnología de apoyo para evaluar fuerza, equilibrio y patrones de movimiento.
- Protocolos modernos centrados en resultados funcionales y retorno seguro.
- Educación del paciente y seguimiento con metas, para que avances con confianza.
Vuelve a moverte sin miedo. Agenda una valoración con un traumatólogo en Hospital Ángeles y obtén un plan de rehabilitación rápida y segura adaptado a tus metas: caminar sin dolor, retomar el trabajo o regresar a tu deporte con garantías.
*:pointer-events-auto scroll-mt-calc(var(–header-height)+min(200px,max(70px,20svh)))” data-scroll-anchor=”false” data-testid=”conversation-turn-20″ data-turn=”assistant” data-turn-id=”request-68e98919-8a24-832d-b2a4-09b4f263e1ed-9″ dir=”auto” tabindex=”-1″> *:pointer-events-auto scroll-mt-(–header-height)” data-scroll-anchor=”false” data-testid=”conversation-turn-21″ data-turn=”user” data-turn-id=”70272520-2d4d-4ddf-ac6e-6be41c942111″ dir=”auto” tabindex=”-1″> -
Cirugía de columna con navegación 3D: ¿cómo funciona?
La cirugía de columna ha incorporado tecnologías de guía y verificación que elevan la seguridad y la precisión. Entre ellas, la navegación 3D destaca por permitir al equipo quirúrgico visualizar, en tiempo real, la anatomía del paciente en tres dimensiones y orientar los instrumentos con exactitud milimétrica. Para el paciente, esto se traduce en una cirugía de la columna vertebral más predecible, con trayectorias implantarias mejor planificadas, menor daño a los tejidos y un plan de recuperación más claro.
¿Qué es la navegación 3D en cirugía espinal?
 La navegación 3D es un sistema que integra imágenes (generalmente de tomografía computarizada o de un escáner intraoperatorio), cámaras de seguimiento óptico o electromagnético y software de planificación quirúrgica. Con esta plataforma, el cirujano “ve” la columna del paciente como si mirara a través de la piel y el hueso, ubicando con precisión tornillos pediculares, cages intersomáticos y trayectorias de descompresión, incluso en anatomías complejas o deformadas.
La navegación 3D es un sistema que integra imágenes (generalmente de tomografía computarizada o de un escáner intraoperatorio), cámaras de seguimiento óptico o electromagnético y software de planificación quirúrgica. Con esta plataforma, el cirujano “ve” la columna del paciente como si mirara a través de la piel y el hueso, ubicando con precisión tornillos pediculares, cages intersomáticos y trayectorias de descompresión, incluso en anatomías complejas o deformadas.Componentes principales:
- Adquisición de imágenes: TAC preoperatorio o escaneo 3D intraoperatorio.
- Registro: sincroniza las imágenes con la anatomía real del paciente.
- Seguimiento: cámaras y marcadores reflejan en la pantalla la posición exacta de instrumentos y vertebras.
- Software: calcula ángulos, profundidades y longitudes para la operación de columna, mostrando alertas cuando se sale de la trayectoria segura.
Paso a paso: del planeamiento al cierre
-
Planeación preoperatoria
Se revisan RM/TAC y radiografías de pie para definir niveles, corregir desbalances (sagital/coronal) y decidir si la indicación será descompresión, artrodesis o un abordaje combinado. En esta etapa se bosquejan diámetros y longitudes de tornillos, así como la estrategia intersomática (TLIF/PLIF/LLIF) cuando corresponde. -
Posicionamiento y registro
En quirófano, se colocan marcadores (fiduciales) en puntos anatómicos o en un marco acoplado a una apófisis espinosa o cresta ilíaca. El sistema adquiere un conjunto de imágenes 3D o “fusiona” el TAC preoperatorio con radiografías intraoperatorias para mapear la columna. Esta fase alinea el “mapa digital” con el cuerpo real. -
Navegación en tiempo real
Con el registro hecho, los instrumentos navegados (punteros, brocas, destornilladores) aparecen en la pantalla sobre el modelo 3D. El cirujano sigue la trayectoria planificada y ajusta la orientación en milímetros y grados, evitando violaciones corticales o proximidad a estructuras neurales. -
Verificación y control de calidad
Tras colocar implantes o completar la cirugía espinal, se realiza una verificación (fluoroscopia de baja dosis o nuevo escaneo 3D) para confirmar la exactitud de tornillos, cages y corrección lograda. -
Cierre y protocolo ERAS
Finalizado el procedimiento, el equipo aplica medidas ERAS (analgesia multimodal, control de náusea, movilización temprana) para acelerar la recuperación y reducir la estancia hospitalaria.
Beneficios de la navegación 3D para el paciente
- Precisión milimétrica en la colocación de tornillos pediculares y dispositivos intersomáticos.
- Mayor seguridad neurológica: al visualizar el recorrido, se minimiza el riesgo de irritación radicular o penetración cortical.
- Menor exposición global a rayos X: al concentrar la imagen en un escaneo inicial y disminuir “disparos” repetidos de fluoroscopia.
- Cirugía de columna mínimamente invasiva más confiable: facilita la fijación percutánea y la descompresión por accesos pequeños.
- Resultados funcionales más consistentes: al mejorar la precisión en alineación y estabilidad, favorece la recuperación funcional.
¿En qué casos aporta más la navegación 3D?
- Espondilolistesis con inestabilidad que requiere artrodesis.
- Deformidad del adulto o escoliosis, donde la rotación vertebral complica las referencias anatómicas.
- Revisiones (reoperaciones) con anatomía alterada o presencia de implantes previos.
- Anatomías dismórficas o hueso osteoporótico, donde el margen de error es menor.
- Fusiones multisegmentarias o combinadas con intersomáticos laterales (LLIF/XLIF) o posteriores (TLIF/PLIF).
Para hernia de disco focal tratada con microdiscectomía o endoscopia de columna, la navegación puede no ser imprescindible, pero en escenarios con fijación o desalineación asociada agrega valor.
Navegación 3D, robótica y monitoreo: un ecosistema
La navegación 3D convive con otras herramientas:
- Asistencia robótica: el robot posiciona el canal de trabajo y estabiliza los ángulos; la navegación verifica y guía cada paso.
- Monitoreo neurofisiológico: vigila la integridad de médula y raíces (respuestas motoras/somatosensoriales) durante maniobras y colocación de implantes.
- Microscopía y endoscopia: mejoran la visión de estructuras críticas y complementan la cirugía de espalda de precisión.
En conjunto, este ecosistema reduce variabilidad y estandariza calidad.
Seguridad, radiación y consideraciones prácticas
- Radiación: el uso de un escaneo 3D inicial permite disminuir múltiples disparos de fluoroscopia. Los equipos modernos optimizan dosis sin sacrificar detalle.
- Tiempo quirúrgico: la curva de aprendizaje existe; con experiencia, la navegación ahorra tiempo al evitar correcciones y reubicaciones de implantes.
- Costos: la tecnología añade insumos y logística, pero puede reducir reintervenciones y acortar estancias, aportando valor global.
- Candidatura: la indicación depende del diagnóstico (descompresión simple vs. fijación), calidad ósea, número de niveles y objetivos de operación de columna.
Recuperación: qué puede esperar el paciente
Con técnicas MIS apoyadas en navegación, la mayoría de los pacientes experimenta menos dolor postoperatorio, deambulación temprana y una vuelta más ágil a actividades básicas. Un itinerario típico incluye:
- Primeras 24–48 h: control de dolor con analgesia multimodal, levantarse con ayuda, ejercicios respiratorios y marcha corta en pasillo.
- Semanas 1–2: caminatas progresivas, higiene postural, activación suave del core y cuidado de la herida.
- Semanas 3–6: fortalecimiento funcional (glúteos, transverso abdominal), ergonomía y retorno gradual a oficina.
- Semanas 7–12: incremento de resistencia, patrones de bisagra de cadera y, cuando aplica, transición a entrenamiento de fuerza ligero.
El plan se personaliza; artrodesis multisegmentarias exigen progresiones más pausadas que descompresiones focales.
Preguntas clave para tu consulta
- ¿Mi diagnóstico (estenosis, espondilolistesis, deformidad, fractura) se beneficia de cirugía de columna con navegación 3D?
- ¿La técnica propuesta es descompresión, artrodesis o ambas? ¿Habrá cage intersomático y cuántos niveles?
- ¿Se utilizarán además monitoreo neurofisiológico o asistencia robótica? ¿Cómo impacta en seguridad y resultado?
- ¿Qué riesgos específicos existen en mi caso y cómo los mitigan la navegación 3D y los protocolos ERAS?
- ¿Cuáles son los tiempos de recuperación estimados para volver a trabajar, conducir y hacer ejercicio?
- ¿Cómo será mi programa de rehabilitación de columna y qué metas objetivas mediremos?
Consejos para optimizar resultados
- Prehabilitación: llega con la mejor condición posible (movilidad suave, activación de core, respiración diafragmática).
- Cese de tabaco: fundamental para cicatrización y fusión ósea.
- Control metabólico: glucosa y presión arterial en rango; corrige anemia y vitamina D baja.
- Ergonomía en casa y trabajo: sillas firmes con apoyo lumbar, pantallas a la altura de los ojos y pausas activas.
- Adherencia: sigue al detalle la medicación, las curaciones y la progresión de ejercicios; reporta de inmediato señales de alarma (fiebre, secreción, dolor radicular nuevo, pérdida de fuerza).
-
Cuidado del sistema respiratorio: consejos de un neumólogo CDMX
Respirar es una función vital que damos por sentada, pero mantener los pulmones saludables requiere atención y prevención constante. En una ciudad como la Ciudad de México, donde la contaminación ambiental, los cambios de temperatura y los hábitos de vida pueden afectar la salud pulmonar, seguir las recomendaciones de un neumólogo CDMX es esencial para cuidar el sistema respiratorio. Este especialista no solo trata enfermedades, sino que también orienta sobre cómo mantener una buena calidad del aire que respiramos y fortalecer la función pulmonar a lo largo de la vida.
Importancia del sistema respiratorio en la salud general
El sistema respiratorio cumple una tarea fundamental: suministrar oxígeno al cuerpo y eliminar el dióxido de carbono. Cuando los pulmones funcionan adecuadamente, cada célula recibe el oxígeno necesario para producir energía y mantener los órganos activos. Sin embargo, factores como el humo del tabaco, la contaminación o las infecciones pueden alterar este equilibrio y provocar enfermedades que afectan la calidad de vida.
El neumólogo CDMX se encarga de evaluar, diagnosticar y tratar las afecciones respiratorias que pueden ir desde simples alergias hasta enfermedades crónicas como el asma, la EPOC o la fibrosis pulmonar. Además, promueve la prevención como la herramienta más efectiva para evitar complicaciones y preservar una función pulmonar óptima.Consejos de un neumólogo CDMX para mantener pulmones saludables
Cuidar los pulmones no solo consiste en evitar enfermedades, sino en adoptar hábitos que fortalezcan el sistema respiratorio y reduzcan el riesgo de infecciones. A continuación, se presentan algunas recomendaciones de los especialistas para mantener una buena salud pulmonar.
1. Evita fumar y los ambientes con humo
El tabaquismo es la principal causa de enfermedades respiratorias crónicas y cáncer de pulmón. Incluso la exposición al humo de segunda mano puede dañar las vías respiratorias. Un neumólogo CDMX destaca que dejar de fumar mejora significativamente la capacidad pulmonar en pocas semanas y reduce el riesgo de enfermedades graves. Existen terapias de deshabituación tabáquica y medicamentos que ayudan a superar la adicción de manera segura.
2. Cuida la calidad del aire que respiras
La contaminación ambiental es uno de los factores más agresivos para los pulmones en la Ciudad de México. El neumólogo CDMX recomienda revisar los índices de calidad del aire antes de realizar actividades al aire libre, especialmente en personas con asma o enfermedades pulmonares. En casa, se aconseja ventilar los espacios diariamente, evitar el uso excesivo de aerosoles y utilizar purificadores de aire con filtros HEPA para reducir el polvo y los alérgenos.
3. Mantén una alimentación equilibrada
Una dieta rica en antioxidantes y vitaminas favorece el funcionamiento del sistema respiratorio. Frutas como las naranjas, fresas y manzanas, así como verduras de hoja verde, ayudan a combatir la inflamación y fortalecen las defensas. El neumólogo CDMX también sugiere incluir alimentos ricos en ácidos grasos omega-3, como el salmón o las nueces, ya que mejoran la función pulmonar y reducen los efectos del estrés oxidativo.
4. Realiza actividad física con regularidad
El ejercicio mejora la capacidad respiratoria y fortalece los músculos que intervienen en la respiración. Actividades como caminar, nadar o practicar yoga son ideales para mantener los pulmones activos. El neumólogo CDMX recomienda realizar al menos 30 minutos de actividad física cinco veces por semana, adaptando la intensidad a las condiciones de cada persona. Además, la respiración profunda durante el ejercicio ayuda a eliminar toxinas y mejorar la oxigenación del cuerpo.
5. Prevén infecciones respiratorias
Las infecciones como la gripe, la bronquitis o la neumonía pueden afectar seriamente la salud pulmonar. Para prevenirlas, el neumólogo CDMX aconseja lavarse las manos frecuentemente, mantener una buena hidratación y evitar el contacto con personas enfermas. Asimismo, es recomendable vacunarse anualmente contra la influenza y, en personas mayores o con enfermedades crónicas, aplicar la vacuna contra el neumococo.
6. Controla las alergias y el asma
Las alergias respiratorias y el asma son condiciones comunes en la CDMX, agravadas por la contaminación y los cambios climáticos. El neumólogo CDMX puede ayudar a identificar los alérgenos responsables mediante pruebas específicas y ofrecer tratamientos personalizados que incluyen antihistamínicos, corticoides inhalados o inmunoterapia. Un control adecuado evita crisis respiratorias y mejora la calidad de vida del paciente.
7. Realiza revisiones médicas periódicas
Muchas enfermedades pulmonares se desarrollan de manera silenciosa, sin síntomas evidentes en sus primeras etapas. Por ello, el neumólogo CDMX recomienda realizar estudios preventivos como la espirometría, que mide la capacidad pulmonar, y radiografías de tórax en caso de antecedentes de tabaquismo o exposición a contaminantes. Detectar a tiempo cualquier alteración permite iniciar un tratamiento oportuno y evitar complicaciones.
Enfermedades respiratorias más comunes en la CDMX
La vida en una gran metrópoli con altos niveles de polución y densidad poblacional favorece la aparición de diversas afecciones respiratorias. Entre las más comunes que atiende un neumólogo CDMX se encuentran:
- Asma: caracterizada por la inflamación de las vías respiratorias y dificultad para respirar.
- Bronquitis crónica: provoca tos persistente con flema y está asociada al tabaquismo o a la exposición a contaminantes.
- Enfermedad pulmonar obstructiva crónica (EPOC): deteriora de forma progresiva la capacidad de los pulmones para intercambiar oxígeno y dióxido de carbono.
- Alergias respiratorias: causadas por el polvo, el polen o los ácaros del hogar.
-
Apnea del sueño: interrumpe la respiración durante el descanso, afectando la oxigenación del cuerpo.
El tratamiento de estas enfermedades depende del diagnóstico preciso y del seguimiento médico adecuado.
Fortalecer los pulmones para una vida plena
Cuidar el sistema respiratorio es una inversión en bienestar y longevidad. Seguir los consejos de un neumólogo CDMX ayuda a mantener los pulmones en óptimas condiciones y a prevenir enfermedades que pueden limitar la vida diaria. Adoptar hábitos saludables, mantenerse activo y acudir a revisiones médicas son pasos fundamentales para respirar con libertad y mantener un equilibrio entre cuerpo y mente. La salud pulmonar no solo influye en la calidad de vida, sino también en la energía, la concentración y la capacidad de disfrutar cada momento.
-
¿Qué hábitos ayudan a prevenir el cáncer de mama?
 El cáncer de mama es una de las enfermedades más comunes entre las mujeres, y aunque algunos factores de riesgo no pueden modificarse, como la edad o la genética, numerosos estudios han demostrado que adoptar hábitos saludables puede reducir considerablemente la probabilidad de desarrollarlo. La prevención no se limita únicamente a las revisiones médicas, sino que comienza con el cuidado diario del cuerpo, la alimentación y el equilibrio emocional. En este artículo conocerás los hábitos más recomendados por los especialistas para cuidar tu salud mamaria y disminuir el riesgo de padecer cáncer de mama.
El cáncer de mama es una de las enfermedades más comunes entre las mujeres, y aunque algunos factores de riesgo no pueden modificarse, como la edad o la genética, numerosos estudios han demostrado que adoptar hábitos saludables puede reducir considerablemente la probabilidad de desarrollarlo. La prevención no se limita únicamente a las revisiones médicas, sino que comienza con el cuidado diario del cuerpo, la alimentación y el equilibrio emocional. En este artículo conocerás los hábitos más recomendados por los especialistas para cuidar tu salud mamaria y disminuir el riesgo de padecer cáncer de mama.La alimentación como base de la prevención
Mantener una dieta balanceada es uno de los pilares más importantes para la prevención del cáncer de mama. Los alimentos ricos en antioxidantes, como frutas, verduras, legumbres y granos integrales, ayudan a proteger las células del daño causado por los radicales libres, moléculas que pueden contribuir al desarrollo del cáncer. Incorporar alimentos como el brócoli, las espinacas, las zanahorias y los frutos rojos proporciona vitaminas y compuestos naturales que fortalecen el sistema inmunológico. También es recomendable reducir el consumo de grasas saturadas y azúcares refinados, ya que un exceso de estos puede aumentar el nivel de estrógenos en el cuerpo, una hormona relacionada con el crecimiento de ciertos tipos de cáncer de mama. Además, optar por fuentes saludables de grasa, como el aceite de oliva, el aguacate o los frutos secos, puede favorecer el equilibrio hormonal y mejorar la salud cardiovascular.Mantener un peso corporal adecuado
El sobrepeso y la obesidad, especialmente después de la menopausia, se asocian con un aumento en el riesgo de desarrollar cáncer de mama. Esto se debe a que el tejido adiposo (grasa corporal) produce estrógenos adicionales que pueden estimular el crecimiento de células anormales en las glándulas mamarias. Por ello, mantener un índice de masa corporal saludable mediante una dieta equilibrada y ejercicio regular es fundamental para la prevención. En Hospital Ángeles, los especialistas recomiendan realizar evaluaciones periódicas de composición corporal y consultar con un nutriólogo para diseñar un plan alimenticio personalizado, adaptado a las necesidades de cada mujer.Actividad física: una aliada en la salud mamaria
Realizar actividad física de forma regular es otro hábito esencial para reducir el riesgo de cáncer de mama. Estudios médicos han demostrado que practicar ejercicio moderado al menos 150 minutos por semana —como caminar, nadar, andar en bicicleta o practicar yoga— ayuda a mantener un peso adecuado, mejorar la circulación y reducir los niveles de insulina y estrógeno en el cuerpo. Además, el ejercicio tiene efectos positivos en el estado de ánimo y el sistema inmunológico, lo que contribuye a una mejor calidad de vida. Hospital Ángeles promueve la actividad física como parte integral de la salud femenina, aconsejando ejercicios adaptados a la edad y condición física de cada persona.Evitar el consumo de alcohol y tabaco
El consumo de alcohol se ha relacionado con un aumento en el riesgo de cáncer de mama, ya que incluso pequeñas cantidades pueden elevar los niveles de estrógenos en la sangre y dañar el ADN celular. Los especialistas recomiendan limitar su ingesta o evitarlo por completo. En cuanto al tabaco, fumar no solo afecta los pulmones, sino que también libera sustancias químicas que pueden alterar el equilibrio hormonal y dañar los tejidos mamarios. Abandonar estos hábitos nocivos es una de las decisiones más efectivas para proteger la salud y reducir el riesgo de padecer enfermedades graves.Importancia de la lactancia materna
Diversas investigaciones han demostrado que la lactancia materna puede reducir el riesgo de cáncer de mama, especialmente cuando se prolonga durante varios meses. Esto se debe a que la lactancia reduce la exposición a hormonas como el estrógeno y favorece la eliminación de células con posibles daños en el tejido mamario. Además, beneficia tanto a la madre como al bebé, fortaleciendo el vínculo emocional y mejorando la salud inmunológica del recién nacido.Control del estrés y bienestar emocional
El bienestar emocional también juega un papel importante en la prevención del cáncer de mama. El estrés crónico puede afectar el sistema inmunológico y los niveles hormonales, debilitando la capacidad del cuerpo para defenderse ante procesos inflamatorios o anormales. Mantener un equilibrio emocional mediante prácticas como la meditación, la respiración consciente, el yoga o la terapia psicológica puede ayudar a reducir el impacto del estrés. Hospital Ángeles ofrece programas de salud integral que incluyen apoyo emocional y psicológico, fundamentales para las pacientes que buscan mejorar su calidad de vida y fortalecer su salud mental.Chequeos médicos regulares y autoexploración mamaria
Aunque los hábitos saludables son esenciales, la prevención también depende de la detección temprana. Las mujeres deben realizarse una autoexploración mamaria una vez al mes, preferiblemente después del ciclo menstrual, para identificar cualquier cambio en la forma, textura o tamaño de los senos. Además, es recomendable acudir a revisiones médicas periódicas con un especialista en mastología o ginecología, quienes pueden solicitar estudios como la mastografía o el ultrasonido mamario. Hospital Ángeles cuenta con tecnología de vanguardia para la detección oportuna del cáncer de mama, permitiendo identificar lesiones en etapas tempranas, cuando el tratamiento es más efectivo y las probabilidades de recuperación son mayores.Dormir bien y mantener un ritmo de vida saludable
El sueño cumple una función regeneradora en el organismo, y su falta se ha asociado con alteraciones hormonales y metabólicas. Dormir entre 7 y 8 horas por noche permite al cuerpo equilibrar la producción de melatonina, una hormona que ayuda a regular los ritmos biológicos y protege las células del daño oxidativo. Mantener horarios regulares, reducir el uso de pantallas antes de dormir y crear un ambiente de descanso adecuado son medidas que contribuyen al bienestar general.Atención integral en Hospital Ángeles
En Hospital Ángeles, la prevención del cáncer de mama es un compromiso constante. A través de campañas informativas, consultas especializadas y tecnología avanzada en diagnóstico por imagen, el hospital fomenta la detección oportuna y la educación en salud. Las mujeres reciben acompañamiento personalizado, asesoría nutricional, orientación médica y apoyo psicológico, creando un entorno integral para el cuidado de la salud femenina. Adoptar hábitos saludables, realizar revisiones periódicas y acudir a profesionales capacitados son los mejores aliados en la prevención del cáncer de mama y en la construcción de una vida más plena y saludable. -
Robótica en Hospital Ángeles: cirugía de columna de precisión
*:pointer-events-auto scroll-mt-calc(var(–header-height)+min(200px,max(70px,20svh)))” data-scroll-anchor=”false” data-testid=”conversation-turn-12″ data-turn=”assistant” data-turn-id=”fb3d7b1e-074b-4d2f-91f5-d4cddfb2ec5b” dir=”auto” tabindex=”-1″>
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 La cirugía bariátrica transforma el sistema digestivo para favorecer una pérdida de peso sostenida y mejorar comorbilidades como diabetes tipo 2, hipertensión y apnea del sueño. Sin embargo, el motor de los resultados a largo plazo es un plan de nutrición claro, progresivo y personalizado. En Hospital Ángeles, el acompañamiento nutricional comienza antes del procedimiento, continúa durante la recuperación y se mantiene en el mantenimiento ponderal. Esta guía reúne principios, fases y ejemplos de menú para ayudarte a comer con seguridad, placer y propósito.
La cirugía bariátrica transforma el sistema digestivo para favorecer una pérdida de peso sostenida y mejorar comorbilidades como diabetes tipo 2, hipertensión y apnea del sueño. Sin embargo, el motor de los resultados a largo plazo es un plan de nutrición claro, progresivo y personalizado. En Hospital Ángeles, el acompañamiento nutricional comienza antes del procedimiento, continúa durante la recuperación y se mantiene en el mantenimiento ponderal. Esta guía reúne principios, fases y ejemplos de menú para ayudarte a comer con seguridad, placer y propósito.