-
¿Qué estudios puede solicitar un nefrólogo para evaluar la función renal y por qué?
Cuando un nefrólogo evalúa la salud de los riñones, no se limita a revisar un solo número en un reporte de laboratorio. La función renal es un equilibrio complejo entre filtración, eliminación de desechos, control de líquidos y sales, y regulación de la presión arterial. Por eso, el especialista en nefrología suele solicitar estudios que, en conjunto, permitan entender si el riñón está filtrando adecuadamente, si hay daño temprano en los glomérulos, si existen alteraciones en la orina, o si hay complicaciones relacionadas con una función renal disminuida. La elección de pruebas depende del motivo de consulta, antecedentes como diabetes o hipertensión, síntomas y resultados previos.
La función renal no se mide con un solo dato
Muchas personas creen que “tener los riñones bien” se resume a una creatinina normal. Sin embargo, una creatinina aislada puede variar por masa muscular, hidratación, edad y otros factores. Además, hay etapas iniciales de daño renal en las que la creatinina todavía se mantiene dentro de rangos habituales, pero ya existe pérdida de proteína en orina o cambios microscópicos. El objetivo del nefrólogo es identificar señales tempranas, evaluar la gravedad y definir la causa para evitar que el problema avance.
Estudios de sangre más frecuentes para evaluar la función renal
Los análisis sanguíneos ofrecen información sobre qué tan bien el cuerpo está depurando desechos y manteniendo el equilibrio químico.
Creatinina sérica y estimación de filtración glomerular
La creatinina es un producto del metabolismo muscular que normalmente se elimina por el riñón. El nefrólogo la utiliza junto con otros datos para estimar la tasa de filtrado glomerular, que ayuda a clasificar la función renal y a detectar si existe disminución progresiva. La filtración estimada es útil para seguimiento, ajuste de medicamentos y definición de riesgos.Urea o nitrógeno ureico (BUN)
La urea también refleja eliminación de desechos, aunque puede aumentar por deshidratación, dietas altas en proteína, sangrado digestivo o estrés metabólico. En nefrología se interpreta como un dato complementario, no definitivo por sí solo.Electrolitos y equilibrio ácido-base
Los riñones regulan sodio, potasio, cloro y bicarbonato. Cuando la función renal disminuye, pueden presentarse alteraciones que requieren vigilancia estrecha. El potasio elevado, por ejemplo, puede ser peligroso para el ritmo cardiaco. El bicarbonato bajo puede indicar acidosis metabólica, un problema frecuente en enfermedad renal crónica y relevante para el plan terapéutico.Calcio, fósforo y parathormona en enfermedad renal crónica
En etapas más avanzadas, el riñón afecta el metabolismo óseo-mineral. Por eso, el nefrólogo puede solicitar fósforo, calcio, vitamina D y parathormona para evaluar riesgo de enfermedad ósea relacionada con el riñón y definir intervenciones oportunas.Biometría hemática
Los riñones participan en la producción de eritropoyetina, hormona que estimula la formación de glóbulos rojos. Cuando la función renal cae, puede aparecer anemia. La biometría ayuda a detectar anemia y orientar su causa, sobre todo cuando se acompaña de fatiga o palidez.Estudios de orina que revelan daño temprano
La orina es una fuente clave de información porque puede mostrar señales de daño incluso antes de que la filtración se reduzca.
Examen general de orina
Suele ser una de las primeras pruebas solicitadas por un médico nefrólogo. Permite detectar:- Proteínas o albúmina, que sugieren daño glomerular o aumento de permeabilidad.
- Sangre microscópica, que puede relacionarse con inflamación renal, piedras, infección u otras causas.
- Leucocitos y nitritos, que orientan a infección urinaria.
- Densidad urinaria, que ofrece pistas sobre capacidad de concentración del riñón.
- Cilindros, que pueden sugerir afectación renal específica cuando se interpretan con detalle.
Relación albúmina/creatinina o proteína/creatinina en orina
Estas pruebas cuantifican la pérdida de albúmina o proteína sin necesidad de recolectar orina de 24 horas. La albuminuria es especialmente importante en personas con diabetes o hipertensión, porque se asocia con mayor riesgo renal y cardiovascular. Medirla permite detectar daño temprano, monitorear respuesta al tratamiento y ajustar metas.Recolección de orina de 24 horas
En casos seleccionados, el nefrólogo puede pedir orina de 24 horas para cuantificar proteínas, creatinina, sodio u otros componentes. Se usa cuando se requiere una medición más exacta o cuando hay sospecha de pérdidas importantes. También puede ser útil en evaluación de litiasis renal o trastornos específicos del metabolismo.Urocultivo
Cuando hay síntomas urinarios o datos que sugieren infección, el nefrólogo puede solicitar urocultivo para identificar bacterias y orientar un antibiótico adecuado. Esto es relevante en personas con enfermedad renal porque algunas infecciones pueden agravar la función renal o requerir ajustes de dosis.Pruebas de imagen para evaluar estructura y causas
Los estudios de imagen no “miden” la filtración como tal, pero ayudan a encontrar causas estructurales que explican deterioro renal o síntomas.
Ultrasonido renal y de vías urinarias
Es un estudio muy frecuente en nefrología. Permite evaluar tamaño y forma del riñón, presencia de quistes, datos de obstrucción, piedras, dilatación de vías urinarias y características del parénquima. Un riñón pequeño y con cambios de ecogenicidad, por ejemplo, puede sugerir enfermedad crónica de largo tiempo. También es útil para descartar obstrucción, una causa potencialmente reversible de deterioro renal.Doppler de arterias renales en casos seleccionados
Si hay sospecha de estenosis de arterias renales, hipertensión difícil de controlar o deterioro renal inesperado, el nefrólogo puede solicitar un Doppler para evaluar flujo sanguíneo. No es para todos, pero puede ser relevante cuando se busca una causa secundaria de hipertensión.Tomografía o resonancia en indicaciones específicas
Se reservan para casos particulares, como evaluación detallada de piedras, tumores, anomalías estructurales o complicaciones. El nefrólogo suele valorar cuidadosamente el uso de contraste, ya que algunos medios de contraste pueden afectar la función renal en personas con riesgo.Estudios para buscar la causa cuando se sospecha una enfermedad renal específica
Cuando los hallazgos apuntan a inflamación glomerular, enfermedad autoinmune o daño renal no explicado por diabetes o hipertensión, el especialista en nefrología puede ampliar el estudio.
Pruebas inmunológicas y autoinmunes
Dependiendo del contexto, pueden solicitarse estudios como anticuerpos específicos, complemento y marcadores inflamatorios. Estas pruebas ayudan a detectar enfermedades que afectan al riñón como parte de un proceso sistémico.Proteinograma, electroforesis u otros estudios especiales
En ciertos pacientes, sobre todo mayores o con hallazgos atípicos, el nefrólogo puede investigar trastornos que producen proteínas anormales y dañan el riñón. Se decide caso por caso.Biopsia renal cuando es necesaria
La biopsia no se solicita de rutina, pero puede ser fundamental cuando se requiere un diagnóstico preciso para elegir tratamiento. Suele considerarse si hay proteinuria significativa, hematuria con datos de glomerulopatía, deterioro rápido de la función renal o sospecha de enfermedades específicas. El nefrólogo valora riesgos y beneficios, y explica el objetivo con claridad.¿Por qué el nefrólogo solicita diferentes estudios y no siempre los mismos?
La nefrología es muy dependiente del contexto. No es lo mismo evaluar un control preventivo en una persona con diabetes bien controlada que investigar una creatinina que sube rápidamente, una proteína en orina marcada o una presión alta resistente. El nefrólogo busca responder preguntas concretas:
- ¿La función renal está normal, disminuida o cambiando con el tiempo?
- ¿Hay señales de daño temprano aunque la filtración parezca adecuada?
- ¿El problema es glomerular, tubular, vascular u obstructivo?
- ¿Existen complicaciones como anemia, alteración de electrolitos o acidosis?
- ¿Qué tan rápido avanza y qué tanto se puede revertir o frenar?
Cómo prepararte para los estudios y aprovechar la valoración
Para que los resultados sean más útiles, conviene llevar reportes previos si los tienes, anotar medicamentos y suplementos, y avisar si hubo fiebre, diarrea, deshidratación, ejercicio intenso o cambios recientes en dieta, porque pueden alterar algunos parámetros. Si tu nefrólogo solicita estudios de orina, es importante seguir indicaciones de recolección y evitar contaminar la muestra, especialmente en mujeres durante menstruación o si hubo infección reciente.
Qué puede indicar un resultado alterado y por qué no debes alarmarte con un solo valor
Un resultado fuera de rango no siempre significa daño permanente. La creatinina puede elevarse por deshidratación o por algunos fármacos, la urea puede subir por dieta o estrés metabólico, y la proteinuria puede aparecer transitoriamente tras ejercicio intenso o fiebre. Por eso, el nefrólogo interpreta tendencias, repite pruebas cuando corresponde y combina la información de sangre, orina e imagen para definir si hay un problema real y qué tan urgente es.
 Un abordaje completo con los estudios correctos permite detectar a tiempo cambios silenciosos, ajustar tratamientos con seguridad y diseñar una estrategia para proteger la función renal en el largo plazo. Esto es especialmente valioso en personas con hipertensión, diabetes, antecedentes familiares de enfermedad renal o hallazgos repetidos en laboratorio que requieren un análisis especializado.
Un abordaje completo con los estudios correctos permite detectar a tiempo cambios silenciosos, ajustar tratamientos con seguridad y diseñar una estrategia para proteger la función renal en el largo plazo. Esto es especialmente valioso en personas con hipertensión, diabetes, antecedentes familiares de enfermedad renal o hallazgos repetidos en laboratorio que requieren un análisis especializado. -
¿En Hospital Ángeles cuáles son los primeros síntomas del cáncer de mama y cuándo conviene acudir a revisión?
Reconocer los primeros síntomas del cáncer de mama puede ser determinante para recibir atención médica en una etapa temprana. Aunque muchas alteraciones mamarias tienen causas benignas, cualquier cambio nuevo que persiste merece una valoración profesional. En Hospital Ángeles, la revisión oportuna se enfoca en identificar señales de alerta, diferenciar hallazgos comunes de los que requieren estudios diagnósticos y orientar a cada persona según su edad, antecedentes y factores de riesgo.
El cáncer de mama no siempre causa dolor al inicio y, en ocasiones, no se nota a simple vista. Por eso, además de la autoobservación, son esenciales las revisiones clínicas y los estudios de imagen recomendados por el médico. Saber qué signos vigilar, cómo evolucionan y en qué momento conviene acudir a consulta ayuda a tomar decisiones sin ansiedad innecesaria, pero también sin retrasos.
Primeros signos del cáncer de mama que no deben ignorarse
Los síntomas iniciales pueden ser discretos. Algunas personas detectan un cambio palpable, mientras que otras notan alteraciones en la piel o el pezón. Entre las señales más relevantes se encuentran las siguientes.
Un bulto o engrosamiento que se siente diferente al resto del tejido es uno de los hallazgos más conocidos. Puede estar en la mama o cerca de la axila. No todos los bultos son malignos, pero conviene revisarlos si son nuevos, si no cambian con el ciclo menstrual o si crecen con el tiempo.
También es importante observar modificaciones en el tamaño o la forma de una mama, sobre todo si son recientes y no se relacionan con cambios hormonales. La asimetría leve puede ser normal, pero cuando aparece de manera súbita o progresiva, vale la pena evaluarla.
La retracción del pezón, que ocurre cuando el pezón se “mete” o cambia de posición, puede ser un signo de alerta si antes no era así. Igualmente, cambios persistentes en la piel, como enrojecimiento localizado, engrosamiento, descamación o apariencia similar a “piel de naranja”, deben motivar una consulta. Estas alteraciones, si se mantienen por varios días o semanas, no deben atribuirse únicamente a rozaduras o irritación sin una valoración clínica.
Cambios en el pezón y secreciones, cuándo preocupan
La secreción por el pezón puede tener múltiples causas, pero hay situaciones que requieren atención médica sin demora. Conviene revisarla si aparece de forma espontánea, sin apretar la zona, y si sale por un solo pezón. Es especialmente importante si la secreción es sanguinolenta, transparente persistente o si se acompaña de un bulto.
Otro síntoma a vigilar es la comezón, ardor o descamación alrededor del pezón o la areola cuando es persistente y no mejora con medidas simples. Algunas condiciones dermatológicas son frecuentes, pero también existen enfermedades mamarias que pueden manifestarse con síntomas similares. Lo más prudente es no automedicarse por periodos prolongados y acudir a revisión si el cambio no cede.
Dolor en el pecho, lo que significa y lo que no
Muchas personas se preocupan cuando sienten dolor mamario. En la mayoría de los casos, el dolor se relaciona con cambios hormonales del ciclo menstrual, retención de líquidos, quistes o tensión muscular. El cáncer de mama puede ser indoloro en etapas tempranas, por lo que el dolor por sí solo no es un indicador definitivo.
Aun así, existe un tipo de dolor que conviene valorar con mayor atención. Se trata del dolor focal, en un punto específico, que persiste y no parece vincularse con el ciclo. Si además se acompaña de un bulto, endurecimiento o cambios visibles, lo más recomendable es acudir a un médico para una exploración y, si se requiere, estudios de imagen.
Señales en la axila y ganglios, por qué importan
La presencia de un bulto en la axila o ganglios inflamados que no se relacionan con una infección reciente también debe revisarse. Los ganglios pueden crecer por múltiples motivos, pero cuando el aumento de tamaño persiste, se endurece o aparece sin causa aparente, conviene una evaluación.
En Hospital Ángeles, la valoración clínica puede incluir exploración de mama y axila, y en ciertos casos se indicará ultrasonido axilar o mamario para clarificar el origen del hallazgo.
Síntomas menos comunes que también pueden aparecer
Además de los signos típicos, existen manifestaciones menos frecuentes que merecen atención. Una inflamación difusa de la mama, sensación de calor persistente o enrojecimiento amplio pueden confundirse con infecciones. Si no hay mejoría rápida o si el cuadro no se comporta como una infección común, es importante descartar otras causas.
Otra señal es la presencia de cambios progresivos en la textura del tejido mamario, como endurecimiento localizado o retracción de la piel. Estos cambios, si no están asociados a golpes recientes o cirugías, requieren revisión.
Cuándo conviene acudir a revisión sin esperar a que pase el tiempo
Una regla práctica es acudir a consulta cuando existe un cambio nuevo que persiste. No se trata de alarmarse ante cada molestia, sino de reconocer patrones. Conviene acudir a revisión si aparece un bulto nuevo y permanece más allá de una o dos semanas, si hay cambios en la piel o el pezón que no mejoran, o si surge secreción espontánea.
También es recomendable consultar si existe una asimetría nueva, si la mama cambia de forma de manera notable o si se detecta un área endurecida que antes no estaba. Si hay antecedentes familiares de cáncer de mama o de ovario, o si la persona pertenece a un grupo de mayor riesgo, puede ser apropiado acudir incluso ante síntomas mínimos.
Revisión preventiva en Hospital Ángeles, qué se evalúa normalmente
La revisión médica no se limita a “buscar bolitas”. Incluye historia clínica, identificación de factores de riesgo, evaluación de cambios recientes y exploración física cuidadosa. Con base en la edad y el tipo de tejido, el especialista puede sugerir el estudio más adecuado. En mujeres jóvenes, el ultrasonido mamario suele ser muy útil, especialmente si hay un hallazgo palpable. En edades mayores, la mastografía es un pilar para la detección temprana y puede complementarse con ultrasonido si se necesita una evaluación más completa.
Si se encuentra un hallazgo que requiere aclaración, pueden recomendarse estudios adicionales o seguimiento cercano. Es importante entender que un estudio complementario no significa automáticamente diagnóstico de cáncer de mama. A menudo se solicita para confirmar que un hallazgo es benigno o para caracterizarlo con mayor precisión.
Diferencias según la edad, por qué cambia el enfoque
El tejido mamario suele ser más denso en edades tempranas, lo que puede dificultar la visualización de algunas lesiones en ciertos estudios. Por eso, la elección de pruebas puede variar. Además, en diferentes etapas de la vida cambian factores hormonales y la probabilidad de ciertos diagnósticos benignos.
A partir de los 40 años, muchas mujeres se benefician de revisiones periódicas con estudios de imagen, incluso sin síntomas. Sin embargo, si una persona menor de esa edad presenta un síntoma claro, el abordaje debe ser diagnóstico y no esperar únicamente a la edad recomendada para tamizaje.
Qué puedes hacer en casa sin sustituir la valoración médica
La autoobservación es útil si se hace con enfoque práctico. Observar la piel, la forma de la mama y el pezón frente al espejo ayuda a identificar cambios. Palpar suavemente para conocer el propio tejido también puede ser valioso, siempre recordando que la autoexploración no reemplaza la mastografía ni el ultrasonido.
Lo más importante es registrar mentalmente qué es habitual y qué es nuevo. Si aparece un cambio y no desaparece, el siguiente paso debe ser una revisión profesional.
Cómo prepararte para la consulta y aprovechar la revisión
Para una consulta más efectiva, conviene anotar desde cuándo se nota el síntoma, si cambia con el ciclo, si hay dolor, secreción o cambios visibles. Si existen estudios previos, llevarlos facilita comparaciones. Mencionar antecedentes familiares, tratamientos hormonales o cirugías previas también orienta la decisión clínica.
En Hospital Ángeles, la atención se enfoca en evaluar los primeros síntomas del cáncer de mama con una visión integral, elegir los estudios adecuados y ofrecer claridad sobre los siguientes pasos. Acudir a revisión a tiempo no significa vivir con miedo, sino cuidar la salud con información y decisiones oportunas. Si detectas un cambio persistente, si notas una señal de alerta o si te corresponde un control por edad y no lo has realizado, programar una valoración puede ayudarte a actuar con tranquilidad y precisión.

-
Alimentación antes y después de una cirugía oncológica guía práctica para cuidarte
 La cirugía oncológica no es solo un procedimiento para retirar un tumor. Es una etapa exigente para el cuerpo, que debe responder a la anestesia, reparar tejidos, controlar inflamación y recuperar fuerza en un periodo relativamente corto. En ese proceso, la alimentación funciona como un soporte directo de la cicatrización, del sistema inmune y de la masa muscular. Cuando la dieta es insuficiente o desequilibrada, es más común sentir fatiga prolongada, perder peso de forma acelerada o tardar más en recuperar movilidad. Por el contrario, una nutrición bien planeada antes y después de una cirugía para cáncer puede mejorar la tolerancia al procedimiento, reducir complicaciones y facilitar un regreso más estable a las actividades diarias.
La cirugía oncológica no es solo un procedimiento para retirar un tumor. Es una etapa exigente para el cuerpo, que debe responder a la anestesia, reparar tejidos, controlar inflamación y recuperar fuerza en un periodo relativamente corto. En ese proceso, la alimentación funciona como un soporte directo de la cicatrización, del sistema inmune y de la masa muscular. Cuando la dieta es insuficiente o desequilibrada, es más común sentir fatiga prolongada, perder peso de forma acelerada o tardar más en recuperar movilidad. Por el contrario, una nutrición bien planeada antes y después de una cirugía para cáncer puede mejorar la tolerancia al procedimiento, reducir complicaciones y facilitar un regreso más estable a las actividades diarias.Además, algunos tipos de cáncer y sus tratamientos previos pueden afectar el apetito, el gusto, la digestión o la absorción de nutrientes. Por eso, esta guía práctica se enfoca en decisiones concretas, aplicables y seguras para la mayoría de las personas, siempre recordando que cada caso debe ajustarse a las indicaciones médicas y al tipo de cirugía.
Antes de la cirugía para cáncer el objetivo es llegar con reservas y sin riesgos
La meta de la alimentación preoperatoria es simple. Llegar al quirófano con energía suficiente, buena hidratación y la mejor condición posible para cicatrizar. Muchas personas creen que deben “comer menos” o “comer muy ligero” varios días antes. En realidad, lo más importante suele ser evitar la pérdida de peso involuntaria y priorizar proteína y alimentos de fácil digestión.Si has bajado de peso en semanas recientes, si comes poco por náuseas o ansiedad, o si sientes debilidad, vale la pena mencionarlo en consulta. En cirugía oncológica, la pérdida de masa muscular puede afectar la recuperación. A veces se recomienda aumentar el aporte de proteína y calorías con porciones pequeñas pero frecuentes, especialmente si el apetito está limitado.
Proteína y energía los dos pilares previos a una cirugía oncológica
El cuerpo usa proteína como “material de reparación”. Participa en la cicatrización, en la respuesta inmune y en la recuperación muscular. Antes de una cirugía de tumor, conviene incluir proteína en cada comida. Opciones habituales incluyen huevo, pollo, pavo, pescado, lácteos si los toleras, leguminosas, tofu y cortes magros. Si tu digestión está sensible, preparaciones suaves como caldos con proteína, huevo revuelto, yogur natural, requesón o licuados pueden ser más fáciles.La energía también importa. Si comes muy poco, aunque incluyas proteína, el cuerpo puede usarla como combustible y no como material de reparación. Por eso, acompañar con carbohidratos de buena tolerancia ayuda. Arroz, avena, papa, pan tostado, pasta sencilla, tortillas y frutas son opciones que suelen funcionar bien, especialmente si se consumen en porciones moderadas.
Hidratación y electrolitos cómo evitar llegar “seco” al quirófano
La hidratación no se trata solo de tomar agua el día previo. Un cuerpo bien hidratado tolera mejor la anestesia y suele recuperarse con más estabilidad. Mantén un consumo constante de líquidos, priorizando agua, caldos, infusiones suaves o bebidas con electrolitos si tu médico lo considera útil, sobre todo si has tenido vómito, diarrea o sudoración excesiva.Evita excesos de bebidas azucaradas, alcohol y energizantes. El alcohol puede interferir con el sueño y aumentar riesgos, mientras que las bebidas estimulantes pueden empeorar la ansiedad o irritar el estómago. Si tienes enfermedad renal, cardiaca o restricción de líquidos, la hidratación debe ajustarse de forma específica.
Qué alimentos conviene limitar antes de la cirugía
En los días previos, muchas personas se benefician al reducir alimentos que inflaman o irritan el sistema digestivo. Frituras, grasas pesadas, embutidos, picantes intensos, alimentos ultraprocesados y porciones grandes de fibra insoluble pueden aumentar reflujo, gases o malestar. Esto no significa que todo debe ser “sin sabor”, sino que conviene elegir preparaciones más simples y predecibles.También es importante hablar de suplementos. Algunos productos “naturales” pueden aumentar riesgo de sangrado o interferir con anestesia. No suspendas ni inicies suplementos por tu cuenta. Lo más seguro es informar todo lo que consumes, incluso vitaminas, tés o remedios herbales.
El ayuno preoperatorio cómo manejarlo sin debilitarte
El ayuno antes de entrar a quirófano no es negociable porque se relaciona con seguridad anestésica. Sin embargo, puedes prepararte para que el ayuno no te golpee tanto. El día previo conviene comer de forma ordenada, con cenas no demasiado pesadas, y seguir exactamente las indicaciones del equipo médico sobre cuándo dejar de comer y cuándo dejar de beber líquidos. Si tienes diabetes o tomas medicamentos que dependen de horarios de comida, se debe ajustar el plan con tu médico.Después de la cirugía oncológica lo primero es tolerar y progresar
La alimentación postoperatoria depende del tipo de cirugía oncológica. No es igual una intervención abdominal a una cirugía de mama, piel, tiroides o próstata. Aun así, hay una idea general que se repite. Primero se busca tolerancia, luego progresión. Al inicio es común que el estómago esté sensible o que el intestino tarde en “despertar”. Por eso, el equipo puede indicar líquidos claros, luego líquidos completos y después alimentos suaves, avanzando según síntomas.Si sientes náusea, distensión o falta de apetito, es preferible comer poco pero frecuente. Porciones pequeñas cada dos o tres horas suelen funcionar mejor que intentar un plato grande. La meta no es “forzarte”, sino sostener energía de manera constante.
Alimentos prácticos en la recuperación opciones seguras y fáciles
En la etapa inicial, alimentos de buena tolerancia pueden incluir caldos, crema de verduras suave, purés, arroz, pasta sencilla, pan tostado, plátano, manzana cocida, yogur natural, gelatina y avena. Conforme mejora la tolerancia, se pueden sumar proteínas blandas como huevo, pescado, pollo deshebrado, queso fresco y leguminosas bien cocidas en porciones pequeñas.La proteína vuelve a ser prioridad. En recuperación, ayuda a reparar tejidos y a disminuir pérdida muscular. Si te cuesta comer proteína sólida, licuados con leche o bebida vegetal, yogur, avena y una fuente proteica indicada pueden ser una alternativa útil. Si existe una indicación de suplementos nutricionales, se integran como apoyo, no como reemplazo total de alimentos, salvo que el equipo lo determine.
Fibra, estreñimiento y microbiota después de una cirugía para tumor
El estreñimiento es frecuente después de la cirugía para cáncer, especialmente por analgésicos, menor movilidad y cambios en la dieta. Para manejarlo, conviene aumentar líquidos, moverte según indicación médica y sumar fibra de forma gradual. Iniciar con frutas suaves, verduras cocidas y avena suele ser más tolerable que introducir ensaladas crudas desde el primer día.Si hubo cirugía intestinal, colostomía, ileostomía o resecciones específicas, la fibra debe ajustarse con un plan individual. En esos casos, el equipo suele indicar qué alimentos conviene evitar temporalmente por riesgo de gas, obstrucción o diarrea.
Evitar infecciones alimentarias una prioridad durante la recuperación
Después de una cirugía oncológica, y más aún si existe tratamiento complementario como quimioterapia, la seguridad alimentaria es esencial. Prefiere alimentos bien cocidos, evita lácteos sin pasteurizar, carnes crudas o semicrudas y mariscos de origen dudoso. Lava frutas y verduras con cuidado. Mantén refrigeración adecuada y no consumas alimentos que hayan quedado a temperatura ambiente por mucho tiempo.Esto no busca generar miedo, sino reducir riesgos. Una infección gastrointestinal en recuperación puede deshidratarte, afectar la herida quirúrgica y retrasar el proceso.
Señales de alerta cuándo la alimentación necesita revisión médica
En casa, hay signos que justifican consultar. Vómito persistente, incapacidad para tolerar líquidos, diarrea intensa, distensión abdominal importante, dolor abdominal que aumenta, fiebre o pérdida de peso acelerada deben revisarse. También si notas debilidad marcada o mareo al ponerte de pie. La alimentación es una herramienta, pero cuando el cuerpo no logra sostenerla, se requiere apoyo profesional para ajustar el plan.Cómo organizar tu rutina de comida sin agotarte
Una guía práctica también debe ser realista. En recuperación, cocinar puede ser difícil. Ayuda tener alimentos listos y simples. Caldos congelados en porciones, arroz cocido, verduras al vapor, yogur natural, frutas fáciles de pelar, huevos, pollo deshebrado y panes tostados suelen facilitar el día a día. Pedir apoyo a familiares para preparar comida en tandas también reduce estrés.En cirugía oncológica, cuidarte con alimentación no significa perfección. Significa constancia, tolerancia y decisiones seguras. Con un plan flexible y enfocado en proteína, hidratación y progresión de alimentos, tu cuerpo recibe lo que necesita para cicatrizar y recuperar fuerza, mientras tú te concentras en lo más importante, avanzar paso a paso en tu tratamiento y en tu bienestar.
-
Cirugía oncológica mínimamente invasiva cuándo es opción y qué beneficios ofrece
Cuando se habla de cirugía oncológica mínimamente invasiva, muchas personas imaginan una operación “más simple” o “más ligera”. En realidad, el término se refiere al acceso quirúrgico y no a la seriedad del diagnóstico. Es decir, el objetivo sigue siendo el mismo que en cualquier cirugía para cáncer. Retirar el tumor con márgenes adecuados, preservar la función del órgano y, cuando corresponde, evaluar ganglios o tejidos cercanos. Lo que cambia es la forma de llegar al sitio quirúrgico. En lugar de una incisión amplia, se utilizan cortes pequeños por donde se introducen una cámara e instrumentos especializados. Este enfoque incluye técnicas como la laparoscopía, la toracoscopía y, en ciertos centros, la cirugía asistida por robot.
La decisión no se toma por moda ni por preferencia estética. Se basa en criterios de seguridad oncológica, anatomía, extensión de la enfermedad y condiciones del paciente. Por eso, entender cuándo es opción y qué beneficios ofrece ayuda a dialogar mejor con tu equipo médico.
Cuándo la cirugía para cáncer puede ser mínimamente invasiva
No todos los tumores pueden operarse con un abordaje de mínima invasión. Para que sea una alternativa real, el caso debe cumplir ciertos criterios. Uno de los más importantes es la localización del tumor y su relación con estructuras sensibles. Si la lesión está en un área accesible con instrumentos endoscópicos y no invade vasos grandes o múltiples órganos, la cirugía mínimamente invasiva puede ser viable.El tamaño del tumor también importa, aunque no es el único factor. Un tumor pequeño no siempre significa una cirugía simple, y uno grande no siempre descarta la mínima invasión. Lo que pesa más es la posibilidad de lograr una resección completa, con márgenes adecuados y manejo correcto de ganglios cuando se requiere. También influye la etapa del cáncer. En algunos casos tempranos, la cirugía oncológica mínimamente invasiva ofrece excelentes resultados cuando se siguen principios quirúrgicos estrictos.
Existen escenarios frecuentes donde se considera este enfoque, como ciertos cánceres ginecológicos seleccionados, tumores de colon en etapas específicas, algunos cánceres de pulmón, tumores renales o de próstata, y procedimientos en estómago o hígado en pacientes cuidadosamente evaluados. Cada tipo de cáncer tiene reglas propias, por lo que la selección del caso es clave.
Laparoscopía, toracoscopía y robot qué cambia entre técnicas
La laparoscopía es una técnica ampliamente utilizada en cirugía de tumor dentro del abdomen y la pelvis. Permite operar con una cámara que amplifica la imagen y ofrece buena visualización en espacios reducidos. La toracoscopía se aplica en cirugía torácica, por ejemplo, en procedimientos de pulmón o mediastino, con un principio similar pero en la cavidad del tórax.La cirugía robótica no es un robot operando solo. Es una plataforma asistida que permite al cirujano controlar instrumentos con alta precisión, mejor movilidad y una visualización tridimensional en ciertos sistemas. En cirugía oncológica, esta asistencia puede ser útil en áreas estrechas, donde la precisión y el control del movimiento son determinantes, como pelvis o ciertas resecciones complejas. Aun así, la elección entre laparoscopía, toracoscopía o asistencia robótica depende del caso, del entrenamiento del equipo y de la disponibilidad del recurso.
Qué beneficios ofrece en recuperación y calidad de vida
Uno de los beneficios más conocidos de la cirugía oncológica mínimamente invasiva es la recuperación más rápida. Incisiones pequeñas suelen traducirse en menos dolor postoperatorio, menor necesidad de analgésicos fuertes y una reincorporación más temprana a la movilidad. Esto no es un detalle menor. Moverse antes ayuda a disminuir riesgo de trombosis y complicaciones respiratorias, además de mejorar el tránsito intestinal en cirugías abdominales.La estancia hospitalaria puede ser más corta en muchos procedimientos, siempre que no existan complicaciones y que el avance clínico sea adecuado. También es común que haya menos pérdida de sangre durante la operación, lo que reduce probabilidad de transfusiones en algunos casos. Otro beneficio importante es el menor impacto en la pared abdominal o torácica, lo que puede disminuir riesgo de hernias o problemas de cicatrización en ciertas personas.
En términos de calidad de vida, la menor agresión quirúrgica puede facilitar que el paciente retome actividades básicas con más rapidez, como bañarse, caminar, comer con mejor tolerancia y dormir con menos molestias. Esto adquiere especial relevancia cuando la cirugía para cáncer forma parte de un tratamiento combinado, porque una recuperación eficiente puede permitir iniciar a tiempo quimioterapia o radioterapia cuando están indicadas.
Seguridad oncológica lo más importante no es el corte, es el resultado
Un punto clave es que la cirugía oncológica mínimamente invasiva debe cumplir los mismos principios que la cirugía abierta. El objetivo es controlar el tumor de forma adecuada. Eso implica resección completa, márgenes negativos cuando aplica, técnica cuidadosa para evitar diseminación tumoral y manejo apropiado de ganglios linfáticos si el tipo de cáncer lo requiere.Si el abordaje de mínima invasión compromete alguno de estos principios, no debe elegirse. A veces, durante la operación, el cirujano decide convertir a cirugía abierta por seguridad. Esto no significa que “salió mal”, sino que se priorizó el control del tumor, el manejo del sangrado o la protección de órganos y estructuras. La conversión es una herramienta de seguridad, no un fracaso.
Quiénes pueden no ser candidatos a cirugía mínimamente invasiva
Hay condiciones que pueden limitar esta opción. Tumores muy extensos, invasión a grandes vasos, adherencias severas por cirugías previas, sangrado no controlable, o necesidad de resecciones complejas con reconstrucciones amplias pueden hacer que la cirugía abierta sea más segura o más efectiva. También se consideran factores del paciente. Algunas enfermedades cardiopulmonares pueden influir porque la laparoscopía utiliza insuflación de gas en el abdomen, lo que cambia presiones internas y puede afectar respiración o circulación en personas con reserva limitada.La obesidad severa no siempre impide la mínima invasión, pero puede aumentar dificultad técnica en ciertos casos. Igualmente, un estado nutricional muy deteriorado o anemia severa pueden requerir estabilización previa. En cirugía para tumor, la prioridad es que el paciente llegue en condiciones seguras y que la estrategia elegida reduzca riesgos globales.
Qué estudios y evaluaciones ayudan a decidir el mejor abordaje
Para decidir si una cirugía para cáncer puede realizarse con mínima invasión, se requiere una evaluación detallada. Las imágenes son fundamentales. Tomografía, resonancia, ultrasonido especializado o PET ayudan a valorar extensión, localización y posibles ganglios afectados. La biopsia, cuando está disponible, define el tipo de tumor y orienta agresividad. Los laboratorios informan sobre anemia, función renal y hepática, coagulación e inflamación.La valoración preoperatoria también incluye anestesia, para evaluar el riesgo y plan de control del dolor. En ciertos casos se suma nutrición, rehabilitación o cardiología. La cirugía oncológica moderna funciona como un proceso integral, y elegir el abordaje quirúrgico forma parte de ese plan.
Preguntas útiles para hablar con tu equipo médico
Si te han mencionado la opción de cirugía oncológica mínimamente invasiva, conviene preguntar de forma clara. Por ejemplo, si el abordaje permite lograr el mismo control del tumor que una cirugía abierta, si habrá evaluación de ganglios, qué probabilidad existe de conversión, cuánto tiempo se espera de hospitalización y qué tipo de molestias son comunes en los primeros días.También es útil preguntar cómo será el control del dolor, cuándo podrás caminar, qué señales de alarma deben vigilarse en casa y cuándo se espera recibir el reporte final de patología. Este reporte suele definir márgenes, tipo de tumor, grado y, cuando aplica, estado ganglionar, lo cual orienta el tratamiento posterior.
Recuperación qué esperar después de una cirugía de mínima invasión
Aunque la recuperación suele ser más rápida, sigue siendo una cirugía oncológica. Es normal sentir fatiga, molestias en las incisiones y cambios en el apetito. En laparoscopía, algunas personas sienten dolor en hombro o parte alta del abdomen por el gas utilizado durante el procedimiento; suele ser temporal. La movilización temprana y la respiración profunda ayudan a mejorar síntomas.La alimentación se reinicia según el tipo de cirugía. En procedimientos abdominales puede ser gradual. En otros, el retorno puede ser más rápido. Seguir indicaciones de cuidado de heridas, evitar esfuerzos y acudir a revisiones programadas es parte esencial del proceso.
La cirugía oncológica mínimamente invasiva puede ser una excelente opción cuando el caso es adecuado y el equipo tiene experiencia, porque combina precisión quirúrgica con una recuperación más amable. La clave está en una selección cuidadosa, en mantener la seguridad oncológica como prioridad y en un seguimiento ordenado que permita avanzar con confianza en cada etapa del tratamiento.

-
Hospital Ángeles te explica cuándo una cirugía de columna es la mejor opción y qué alternativas existen
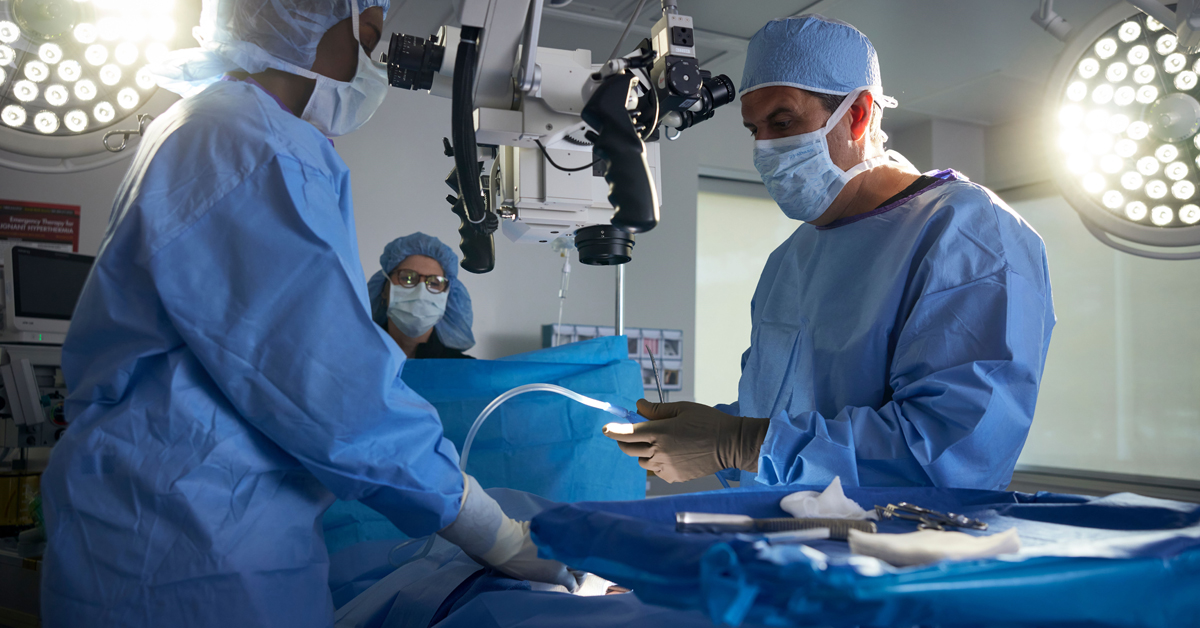 Tomar la decisión de realizar una cirugía de columna suele ser un proceso gradual. Muchas personas llegan a consulta después de semanas o meses de dolor lumbar o cervical, limitación para moverse, molestias que se irradian a brazos o piernas o episodios que interfieren con el sueño y el trabajo. En ese camino es normal probar tratamientos conservadores y aún así sentir incertidumbre. La buena noticia es que, en la mayoría de los casos, una intervención quirúrgica no se plantea de inmediato, sino cuando hay criterios clínicos y de imagen que justifican que la cirugía de espalda o cuello puede ofrecer un beneficio real, ya sea por aliviar compresión nerviosa, corregir inestabilidad o evitar deterioro neurológico. Conocer cuándo la cirugía de columna es la mejor opción y qué alternativas existen ayuda a llegar a una decisión informada, realista y alineada con tus necesidades.
Tomar la decisión de realizar una cirugía de columna suele ser un proceso gradual. Muchas personas llegan a consulta después de semanas o meses de dolor lumbar o cervical, limitación para moverse, molestias que se irradian a brazos o piernas o episodios que interfieren con el sueño y el trabajo. En ese camino es normal probar tratamientos conservadores y aún así sentir incertidumbre. La buena noticia es que, en la mayoría de los casos, una intervención quirúrgica no se plantea de inmediato, sino cuando hay criterios clínicos y de imagen que justifican que la cirugía de espalda o cuello puede ofrecer un beneficio real, ya sea por aliviar compresión nerviosa, corregir inestabilidad o evitar deterioro neurológico. Conocer cuándo la cirugía de columna es la mejor opción y qué alternativas existen ayuda a llegar a una decisión informada, realista y alineada con tus necesidades.Qué busca resolver una cirugía de columna y por qué no siempre es el primer paso
La columna vertebral cumple funciones esenciales. Protege la médula espinal y las raíces nerviosas, sostiene el cuerpo y permite movilidad. Por eso, cuando aparece una lesión o desgaste, los síntomas pueden ser variables. Desde dolor localizado hasta hormigueo, debilidad y dificultad para caminar. Una cirugía de columna tiene objetivos claros, como descomprimir nervios, estabilizar segmentos que se mueven de forma anormal, corregir deformidades o tratar lesiones estructurales que no responden a otras terapias.
Aun así, el dolor de espalda o de cuello no siempre proviene de una causa quirúrgica. En muchos pacientes se relaciona con tensión muscular, sobrecarga mecánica, sedentarismo, mala ergonomía o procesos inflamatorios que mejoran con rehabilitación, cambios de hábitos y manejo del dolor. Por ello, el planteamiento inicial suele enfocarse en estrategias conservadoras. La cirugía se reserva para escenarios donde el problema tiene un componente estructural claro o cuando hay señales de alarma.
Señales de alarma que pueden indicar que la cirugía de columna es necesaria
Existen situaciones en las que no conviene esperar demasiado. Si hay deterioro neurológico progresivo, la prioridad es evitar daño permanente. Algunos signos que ameritan valoración inmediata incluyen pérdida de fuerza en brazos o piernas, adormecimiento que avanza, alteraciones para caminar, caídas frecuentes sin causa aparente y cambios en el control de esfínteres. También se considera urgente si hay dolor intenso asociado a fiebre, pérdida de peso involuntaria, antecedentes de cáncer o sospecha de infección en la columna.
En estos casos, la cirugía de columna puede ser parte del tratamiento para proteger estructuras nerviosas o atender la causa de fondo. No significa que cada síntoma lleve directo a quirófano, pero sí que requiere una evaluación especializada y estudios adecuados para decidir con rapidez.
Cuándo la cirugía de columna suele ser la mejor opción según el diagnóstico
Hay diagnósticos donde la probabilidad de beneficio quirúrgico es mayor, especialmente si los síntomas son consistentes con lo que muestran los estudios.
En hernia de disco cervical o lumbar, la cirugía puede recomendarse cuando el dolor irradiado es severo, persiste a pesar de tratamiento conservador o se acompaña de debilidad. El objetivo es liberar la raíz nerviosa comprimida. En estenosis del canal lumbar, cuando caminar se vuelve cada vez más difícil por dolor o debilidad y el reposo es lo único que mejora, una cirugía de columna descompresiva puede mejorar la tolerancia a la marcha y la calidad de vida.
En espondilolistesis o inestabilidad vertebral, el dolor suele aumentar con ciertos movimientos, y puede haber síntomas neurológicos si hay compresión asociada. Aquí, la cirugía de espalda puede enfocarse en estabilizar la zona mediante técnicas de fusión o instrumentación. En deformidades como escoliosis o cifosis que progresan y generan dolor o alteraciones funcionales, se puede valorar cirugía de columna para corregir alineación y evitar mayor deterioro.
También existen escenarios como fracturas, tumores o infecciones, donde la cirugía puede formar parte del abordaje para estabilizar, descomprimir o permitir diagnóstico y tratamiento. Cada caso tiene variables propias, por lo que la indicación no se basa solo en la imagen, sino en la correlación entre síntomas, hallazgos clínicos y evolución.
Cómo se decide si conviene operar o seguir con alternativas conservadoras
Una decisión quirúrgica sólida suele considerar tres pilares. El primero es la clínica, que incluye tipo de dolor, duración, intensidad, limitación para actividades y presencia o ausencia de síntomas neurológicos. El segundo son los estudios, como radiografías, resonancia magnética o tomografía, que ayudan a confirmar la causa. El tercero es la respuesta al tratamiento previo, porque muchas afecciones mejoran sin cirugía en un periodo razonable.
En la práctica, se evalúa si el dolor de columna es predominantemente mecánico, si hay compresión nerviosa con dolor radicular y si existe deterioro funcional. También se consideran factores personales, como edad, comorbilidades, nivel de actividad, tipo de trabajo, expectativas y objetivos. No es lo mismo buscar regresar a actividades físicas demandantes que controlar un dolor que limita caminar unas cuadras. Una cirugía de columna debe tener una meta clara, medible y realista.
Alternativas a la cirugía de columna que suelen intentarse primero
En muchos pacientes, la primera línea es la rehabilitación. La fisioterapia enfocada en estabilización del tronco, movilidad controlada, fortalecimiento y reeducación postural puede reducir dolor lumbar y cervical, mejorar función y prevenir recaídas. En paralelo, se recomiendan ajustes en ergonomía, pausas activas, higiene del sueño, control del peso y cambios de hábitos que disminuyan sobrecarga en la columna.
El manejo farmacológico se usa para controlar dolor e inflamación, siempre con vigilancia médica y evitando automedicación prolongada. En casos seleccionados se consideran infiltraciones o bloqueos, que pueden servir como medida terapéutica y, a veces, ayudar a confirmar la fuente del dolor. También existen opciones como radiofrecuencia para dolor facetario, indicada en situaciones específicas tras una evaluación cuidadosa.
Cuando el dolor de espalda se relaciona con estrés, ansiedad o alteraciones del sueño, una estrategia integral puede incluir abordajes de salud mental, terapia cognitivo-conductual para dolor crónico y técnicas de relajación. Esto no implica que el dolor sea imaginario, sino que el sistema nervioso puede amplificar la percepción del dolor y se beneficia de un tratamiento completo.
Opciones quirúrgicas disponibles y qué resultados suelen buscar
Si se concluye que la cirugía de columna es la mejor opción, el tipo de procedimiento depende del diagnóstico. En cirugías descompresivas se busca liberar nervios, como en una microdiscectomía o una laminectomía. En procedimientos de estabilización, como la fusión vertebral, el objetivo es eliminar movimiento doloroso y corregir inestabilidad. En ciertos casos se valora cirugía mínimamente invasiva, que puede reducir daño muscular, sangrado y tiempo de recuperación, aunque no siempre es posible ni necesaria.
Los resultados esperados también dependen del síntoma principal. Cuando el problema es compresión nerviosa, suele haber buena probabilidad de mejorar el dolor que se irradia y la sensación de hormigueo, aunque la recuperación de fuerza puede tardar más y depende del tiempo que el nervio estuvo comprimido. En dolor mecánico por inestabilidad, la meta es reducir episodios incapacitantes y aumentar la tolerancia a actividades cotidianas.
Preguntas útiles para tu consulta antes de una cirugía de columna
Para tomar una decisión informada, es útil preguntar qué diagnóstico explica tus síntomas, qué alternativas existen en tu caso y cuál es el objetivo específico de operar. También conviene saber el tiempo esperado de recuperación, restricciones, necesidad de rehabilitación, posibilidad de dolor residual y señales de alarma posteriores. Preguntar por riesgos frecuentes y poco frecuentes ayuda a dimensionar el procedimiento sin caer en miedo ni falsas promesas.
Qué puedes hacer hoy si estás considerando una cirugía de columna
Si estás en el punto de evaluar cirugía de columna, lo más importante es llegar a consulta con información clara. Describe tus síntomas con precisión, lleva tus estudios previos y anota dudas. Evita posponer si hay debilidad, pérdida de sensibilidad progresiva o cambios para caminar. Si no existen señales de alarma, enfócate en un plan conservador bien guiado y con seguimiento, porque eso también forma parte de la decisión. La elección entre cirugía de columna y alternativas depende de una valoración completa y personalizada, y cuando se hace con indicación adecuada, puede convertirse en un paso decisivo para recuperar función y mejorar tu calidad de vida.
-
¿Cada cuánto conviene ir con un cardiólogo CDMX aunque te sientas bien?
-
Traumatólogo y columna vertebral cómo prevenir lesiones en el día a día
-
¿Qué tecnología utiliza Hospital Ángeles para realizar radiocirugía de alta precisión?
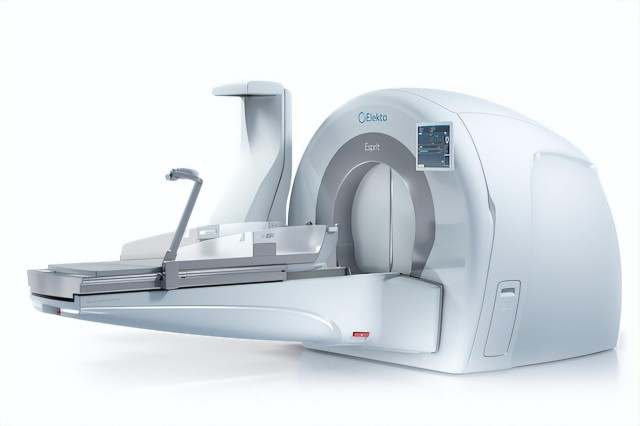
La radiocirugía de alta precisión se ha convertido en una alternativa fundamental para tratar tumores cerebrales, malformaciones vasculares y diversas lesiones del sistema nervioso central sin necesidad de abrir el cráneo ni realizar grandes incisiones. En el caso de Hospital Ángeles, el enfoque combina equipos de última generación con protocolos muy estrictos de planeación y seguridad, lo que permite administrar dosis altas de radiación de forma milimétrica sobre la zona afectada, protegiendo al máximo el tejido sano.
En los diferentes hospitales del grupo donde se ofrece este servicio, como Hospital Ángeles Acoxpa, Lomas y Pedregal, la radiocirugía se describe como un procedimiento no invasivo que utiliza radiación de alta precisión para tratar lesiones craneales y extracraneales, con sesiones que suelen durar entre 30 minutos y 2 horas, dependiendo del tamaño y la localización del tumor. Puedes consultarlo directamente en sus páginas oficiales de radiocirugía de Acoxpa, Lomas y Pedregal en Hospital Ángeles.
Radiocirugía de alta precisión en Hospital Ángeles
La base de la radiocirugía moderna en Hospital Ángeles es la radiocirugía estereotáctica, una técnica que utiliza coordenadas tridimensionales muy precisas para dirigir múltiples haces de radiación hacia un punto exacto. A diferencia de la radioterapia convencional, que suele abarcar campos más amplios, la radiocirugía de alta precisión concentra la dosis en la lesión con un margen de error mínimo.
Este nivel de exactitud se logra gracias a tres pilares tecnológicos:
- Equipos dedicados de radiocirugía, como plataformas específicas para lesiones intracraneales y sistemas robotizados para tratar distintas zonas del cuerpo.
- Aceleradores lineales de alta energía, capaces de modular la intensidad, la forma y la dirección del haz de radiación.
- Sistemas avanzados de imagen y planificación, que permiten construir modelos tridimensionales de la lesión y simular el tratamiento antes de aplicarlo al paciente.
Equipos de radiocirugía estereotáctica: Gamma Knife y CyberKnife
Un análisis reciente sobre radiocirugía en Hospital Ángeles Puebla señala que este centro ha incorporado tecnologías de última generación como Gamma Knife y CyberKnife, además de aceleradores lineales modernos, con el objetivo de ofrecer tratamientos de alta precisión a sus pacientes.
-
Gamma Knife
- Es considerado un estándar de referencia en radiocirugía intracraneal.
- Utiliza más de un centenar de haces de radiación gamma que convergen en un punto muy pequeño dentro del cerebro.
- Cada haz individual tiene baja energía al atravesar el tejido sano, pero la suma en el punto de intersección alcanza la dosis terapéutica necesaria para destruir el tejido anómalo.
- Se utiliza en tumores cerebrales, neurinomas del acústico, metástasis cerebrales, malformaciones arteriovenosas y ciertos trastornos funcionales como la neuralgia del trigémino.
-
CyberKnife
- Es un sistema de radiocirugía robotizada capaz de tratar lesiones tanto intracraneales como en columna, pulmón, hígado u otros órganos.
- Integra un brazo robótico que puede moverse alrededor del paciente con gran libertad, ajustando la dirección del haz en tiempo real.
- Incorpora sistemas de seguimiento de la lesión (tracking) que corrigen automáticamente pequeños movimientos del paciente o de órganos que se desplazan con la respiración, como el pulmón.
La combinación de estos equipos permite que la radiocirugía de alta precisión en Hospital Ángeles se adapte a distintos tipos de tumores y localizaciones, ofreciendo opciones a pacientes que no son candidatos a cirugía abierta o que requieren un tratamiento complementario.
Aceleradores lineales y sistemas de planificación avanzados
Además de equipos dedicados como Gamma Knife y CyberKnife, la red de Hospital Ángeles utiliza aceleradores lineales de última generación para realizar radiocirugía y radioterapia de precisión. Estos dispositivos producen haces de fotones de alta energía que pueden moldearse con dispositivos denominados colimadores multiláminas, capaces de “dibujar” el contorno del tumor con gran fidelidad.
Sobre estos aceleradores lineales se apoyan técnicas avanzadas como:
- IMRT (Radioterapia de Intensidad Modulada), que permite variar la intensidad del haz dentro del mismo campo, adaptando la distribución de dosis a la forma del tumor.
- VMAT (Arcoterapia Volumétrica Modulada), donde la radiación se administra mientras el acelerador gira alrededor del paciente, optimizando tiempos de tratamiento y homogeneidad de dosis.
- SRS y SBRT (Radiocirugía y radioterapia estereotáctica de cuerpo), que concentran dosis muy altas en uno o pocos días, con gran exactitud espacial.
En Hospital Ángeles Puebla y en otros centros del grupo, estos aceleradores se integran con software de planificación tridimensional, lo que permite:
- Fusionar estudios de TAC, resonancia magnética e incluso PET-CT para definir con precisión el volumen objetivo.
- Calcular la distribución de dosis dentro del tumor y en los órganos cercanos de riesgo.
- Simular diferentes configuraciones de campos hasta encontrar el plan que ofrezca el mejor equilibrio entre eficacia y seguridad.
Imágenes médicas y sistemas de guiado para radiocirugía precisa
Un elemento clave de la radiocirugía de alta precisión en Hospital Ángeles es el uso intensivo de imágenes médicas para guiado del tratamiento. De acuerdo con la información disponible sobre sus servicios de radiocirugía y radioterapia, la planeación incorpora tomografía computarizada, resonancia magnética y, en algunos casos, PET-CT para localizar la lesión con máxima certeza.
A esto se suma la radioterapia guiada por imagen (IGRT), que permite:
- Verificar la posición del tumor inmediatamente antes de iniciar la sesión, mediante imágenes obtenidas en el mismo equipo.
- Corregir variaciones milimétricas en la postura del paciente.
- Confirmar que la radiación se dirige exactamente al volumen planificado.
En radiocirugía craneal, se emplean marcos estereotácticos fijados al cráneo o máscaras termoplásticas a medida para inmovilizar la cabeza y reducir al mínimo los movimientos. Estas medidas se aprecian en la descripción gráfica de los servicios de radiocirugía en Hospital Ángeles Acoxpa, Lomas y Pedregal, donde se muestran pacientes con máscaras durante el tratamiento.
Protocolos de seguridad y control de calidad en la radiocirugía
La tecnología, por sí sola, no garantiza una radiocirugía segura. En Hospital Ángeles, la operación de estos equipos se apoya en protocolos estrictos de control de calidad, que incluyen:
- Verificación diaria, semanal y mensual de los parámetros físicos del acelerador lineal o del sistema de radiocirugía.
- Revisión independiente de los planes de tratamiento por parte de físicos médicos y radio-oncólogos.
- Comprobación de la dosis entregada mediante dosimetría de control.
El proceso de tratamiento suele involucrar a un equipo multidisciplinario formado por neurocirujanos, radio-oncólogos, físicos médicos, radiólogos y personal de enfermería especializado. Cada uno aporta un componente distinto: desde la definición clínica del problema hasta la verificación física del tratamiento y la vigilancia de posibles efectos secundarios.
Ventajas de la radiocirugía de alta precisión para el paciente
Gracias a la combinación de Gamma Knife, CyberKnife, aceleradores lineales modernos, sistemas de guiado por imagen y planeación tridimensional, la radiocirugía de alta precisión en Hospital Ángeles ofrece beneficios relevantes para los pacientes:
-
Procedimiento no invasivo
La mayoría de los casos no requieren incisión ni anestesia general. El tratamiento se realiza de manera ambulatoria y el paciente suele regresar a casa el mismo día. -
Mayor protección del tejido sano
Al concentrar la dosis en la lesión y disminuir la exposición de estructuras vecinas, se reduce el riesgo de secuelas neurológicas y otros efectos indeseables a largo plazo. -
Recuperación rápida y menor impacto en la vida diaria
Muchos pacientes retoman sus actividades cotidianas en uno o dos días, lo que supone una ventaja importante frente a cirugías abiertas y tratamientos prolongados. -
Posibilidad de tratar lesiones complejas
Pacientes que no son candidatos a cirugía tradicional, ya sea por la localización del tumor, por comorbilidades o por el riesgo de sangrado, encuentran en la radiocirugía de alta precisión una alternativa terapéutica viable.
Para quienes buscan entender qué tecnología utiliza Hospital Ángeles para realizar radiocirugía de alta precisión, la respuesta integra equipos dedicados de radiocirugía como Gamma Knife y CyberKnife, aceleradores lineales avanzados, sistemas de planificación 3D, radioterapia guiada por imagen y protocolos rigurosos de control de calidad. En conjunto, todo este entorno tecnológico permite ofrecer tratamientos muy precisos, con menor invasión y mejores perspectivas de calidad de vida para los pacientes.
-
Pediatra Morelia consejos para fortalecer defensas en temporada de infecciones
Cuando llegan los cambios de clima y aumenta la circulación de virus respiratorios, muchas familias se preguntan cómo proteger mejor a sus hijos. La orientación de un pediatra en Morelia es clave para establecer hábitos saludables que fortalezcan las defensas de los niños y reduzcan el riesgo de enfermar con tanta frecuencia. No se trata de “hacerlos invencibles” frente a las infecciones, sino de apoyar su sistema inmunológico para que responda de manera adecuada.
A continuación encontrarás recomendaciones prácticas y realistas, inspiradas en lo que suele explicar un pediatra infantil en Morelia durante la consulta, para cuidar a tu hijo en temporada de infecciones.
Pediatra en Morelia: entender el sistema inmunológico de tu hijo
El sistema inmunológico de los niños está en pleno desarrollo, sobre todo en los primeros años de vida. Esto significa que es normal que tengan varios episodios de infecciones respiratorias leves al año, como resfriados o gripes. Sin embargo, un pediatra en Morelia puede ayudarte a reconocer cuándo esto entra dentro de lo esperado y cuándo es necesario investigar más a fondo.
Fortalecer las defensas no implica buscar “remedios milagrosos”, sino acompañar los procesos naturales del organismo a través de la alimentación, el descanso, la vacunación, la higiene y el ambiente en el que crece el niño. La pediatría en Morelia se basa en estas estrategias preventivas antes que en el uso indiscriminado de medicamentos.
Nutrición equilibrada: base para unas defensas fuertes
Uno de los principales consejos de cualquier pediatra Morelia en temporada de infecciones es cuidar la alimentación. Una dieta variada y acorde a la edad proporciona vitaminas, minerales y proteínas indispensables para un sistema inmunológico sano.
Algunos puntos importantes:
- Ofrecer frutas y verduras todos los días, de diferentes colores, para asegurar una buena aportación de micronutrientes.
- Incluir fuentes adecuadas de proteína (huevo, pollo, pescado, leguminosas) según la etapa del niño.
- Evitar el exceso de azúcares añadidos, bebidas azucaradas y comida rápida, ya que no aportan nutrientes de calidad y se asocian con más riesgo de sobrepeso y enfermedades a largo plazo.
- Asegurar una buena hidratación con agua simple, especialmente en climas secos o cuando el niño tiene fiebre o mocos abundantes.
En el caso de los bebés, la lactancia materna exclusiva durante los primeros meses y continuada junto con otros alimentos, cuando es posible, brinda anticuerpos y defensas naturales que un pediatra en Morelia suele recomendar y acompañar.
Sueño y descanso: aliados silenciosos del sistema inmune
Dormir bien es una de las herramientas más poderosas para fortalecer defensas en temporada de infecciones. Durante el sueño, el organismo regula hormonas, repara tejidos y organiza la respuesta inmune. Un niño que duerme poco o descansa mal puede volverse más susceptible a enfermar.
Algunos consejos prácticos que suelen recomendar los especialistas en pediatría en Morelia:
- Mantener horarios relativamente estables de sueño, incluso en fines de semana.
- Crear una rutina relajante antes de dormir (baño tibio, lectura, luz tenue).
- Evitar pantallas (celular, tablet, televisión) al menos una hora antes de acostarse.
- Cuidar el ambiente de la habitación: ventilación adecuada, temperatura confortable y ausencia de humo de tabaco.
Si notas que tu hijo ronca de manera intensa, se despierta muy cansado o tiene sueño excesivo durante el día, es importante comentarlo con tu pediatra en Morelia, ya que podría ser necesario valorar más a fondo.
Higiene y hábitos diarios para prevenir infecciones
Además de fortalecer el organismo, es clave reducir la exposición innecesaria a virus y bacterias. Un pediatra Morelia consejos para fortalecer defensas suele insistir en la importancia de hábitos simples pero constantes:
- Enseñar y supervisar el lavado de manos con agua y jabón antes de comer, después de ir al baño y al llegar a casa.
- Utilizar pañuelos desechables para limpiar mocos y tirarlos inmediatamente.
- Cubrir boca y nariz al toser o estornudar, de preferencia con el antebrazo, no con las manos.
- Limpiar con regularidad superficies de alto contacto, como mesas, manijas, juguetes y dispositivos electrónicos.
Estos hábitos, combinados con la orientación de un pediatra en Morelia, reducen significativamente la propagación de infecciones en el hogar y en la escuela.
Vacunación: protección esencial en temporada de infecciones
Las vacunas son una de las herramientas más efectivas para prevenir complicaciones graves por ciertas enfermedades. En temporada de infecciones respiratorias, como la gripe, los pediatras en Morelia suelen reforzar la importancia de:
- Mantener al día el esquema de vacunación de acuerdo con la Cartilla Nacional de Salud.
- Preguntar por la vacuna contra la influenza, especialmente en niños pequeños o con enfermedades crónicas.
- Consultar sobre vacunas adicionales recomendadas según la edad, el estado de salud y el contexto del niño (por ejemplo, asistencia a guardería).
Un pediatra infantil en Morelia puede valorar cada caso y sugerir el mejor momento para aplicar las vacunas, de forma segura y personalizada.
Ambiente sano en casa: aire limpio y menos irritantes
El entorno en el que vive tu hijo tiene un impacto directo sobre sus defensas. En temporada de infecciones, cuidar el ambiente del hogar ayuda a que el sistema respiratorio esté en mejores condiciones para enfrentarse a los virus.
Recomendaciones esenciales:
- Evitar por completo el humo de tabaco dentro de casa y cerca del niño.
- Ventilar diariamente las habitaciones, abriendo ventanas unos minutos para renovar el aire.
- No abusar de aromatizantes, incienso o productos con fragancias intensas que puedan irritar las vías respiratorias.
- Mantener los espacios limpios, pero sin uso excesivo de productos químicos agresivos; el jabón y el agua son suficientes en la mayoría de los casos.
Si tu hijo tiene antecedentes de alergias respiratorias, coméntalo siempre con tu pediatra en Morelia, ya que quizá se requieran medidas adicionales.
Asistencia a guarderías y escuelas: recomendaciones del pediatra en Morelia
La convivencia cercana con otros niños favorece la transmisión de infecciones. Esto es especialmente evidente en guarderías y escuelas. Un pediatra Morelia consejos para fortalecer defensas suele destacar:
- No llevar al niño a la escuela si presenta fiebre, malestar general importante o dificultad para respirar.
- Informar al centro escolar si el médico diagnostica una infección que pueda contagiar a otros niños.
- Enseñar al pequeño, de acuerdo con su edad, a no compartir vasos, cubiertos o alimentos con sus compañeros.
Aunque es imposible evitar todos los contagios, una buena coordinación entre familia, escuela y pediatra infantil en Morelia permite manejar mejor la temporada de infecciones.
Cuándo acudir al pediatra en Morelia durante temporada de infecciones
A pesar de los mejores cuidados, en algún momento tu hijo puede enfermar. Es importante saber identificar señales de alarma que requieren una valoración oportuna por parte de un pediatra en Morelia:
- Fiebre persistente o muy alta que no cede con las medidas indicadas.
- Respiración rápida, “quejido” al respirar, hundimiento de las costillas o coloración azulada en labios y dedos.
- Somnolencia excesiva, irritabilidad intensa o dificultad para despertar.
- Rechazo total de líquidos, vómitos frecuentes o signos de deshidratación (boca seca, poca orina).
Acudir a tiempo a la consulta pediátrica en Morelia permite evitar complicaciones y recibir el tratamiento adecuado.
Fortalecer las defensas de los niños en temporada de infecciones es un trabajo diario que combina buena alimentación, sueño adecuado, vacunación, higiene y un entorno saludable. Contar con el acompañamiento de un pediatra en Morelia que conozca el contexto local y las necesidades de tu familia te dará seguridad para tomar decisiones informadas y proteger mejor la salud de tus hijos a lo largo de todo el año.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 Sentirse bien no siempre significa que el corazón esté libre de riesgos. Muchas alteraciones cardiovasculares se desarrollan en silencio y pueden avanzar durante años antes de dar señales claras. Por eso, la visita preventiva con un cardiólogo CDMX no es un lujo ni una revisión “solo para personas mayores”, sino una herramienta para detectar problemas a tiempo, ajustar hábitos y reducir probabilidades de complicaciones en el futuro. La frecuencia ideal depende de tu edad, antecedentes familiares, estilo de vida y condiciones médicas, pero hay criterios generales que ayudan a tomar una decisión informada.
Sentirse bien no siempre significa que el corazón esté libre de riesgos. Muchas alteraciones cardiovasculares se desarrollan en silencio y pueden avanzar durante años antes de dar señales claras. Por eso, la visita preventiva con un cardiólogo CDMX no es un lujo ni una revisión “solo para personas mayores”, sino una herramienta para detectar problemas a tiempo, ajustar hábitos y reducir probabilidades de complicaciones en el futuro. La frecuencia ideal depende de tu edad, antecedentes familiares, estilo de vida y condiciones médicas, pero hay criterios generales que ayudan a tomar una decisión informada. La columna vertebral es el eje del cuerpo y sostiene prácticamente todos los movimientos que realizamos: caminar, girar, levantar objetos, sentarnos y hasta dormir. Cuando se presenta dolor lumbar, rigidez cervical o molestias en la espalda media, muchas personas lo minimizan o lo atribuyen al estrés. Sin embargo, un traumatólogo y columna vertebral forman un binomio fundamental para comprender que la mejor estrategia no es solo tratar el dolor, sino prevenir las lesiones en el día a día mediante hábitos adecuados.
La columna vertebral es el eje del cuerpo y sostiene prácticamente todos los movimientos que realizamos: caminar, girar, levantar objetos, sentarnos y hasta dormir. Cuando se presenta dolor lumbar, rigidez cervical o molestias en la espalda media, muchas personas lo minimizan o lo atribuyen al estrés. Sin embargo, un traumatólogo y columna vertebral forman un binomio fundamental para comprender que la mejor estrategia no es solo tratar el dolor, sino prevenir las lesiones en el día a día mediante hábitos adecuados.