-
Neumólogo CDMX para niños y adultos, señales de alarma que no debes ignorar
 La respiración es una función tan básica que muchas veces se da por sentada, hasta que aparece la falta de aire, la tos persistente o el dolor en el pecho. En una ciudad grande y demandante como la Ciudad de México, donde la contaminación, el tráfico y el ritmo de vida elevan el riesgo de problemas respiratorios, tener identificado a un neumólogo CDMX para niños y adultos es una medida de prevención indispensable para toda la familia.
La respiración es una función tan básica que muchas veces se da por sentada, hasta que aparece la falta de aire, la tos persistente o el dolor en el pecho. En una ciudad grande y demandante como la Ciudad de México, donde la contaminación, el tráfico y el ritmo de vida elevan el riesgo de problemas respiratorios, tener identificado a un neumólogo CDMX para niños y adultos es una medida de prevención indispensable para toda la familia.El neumólogo es el médico especialista en enfermedades de los pulmones y de las vías respiratorias. Puede valorar desde cuadros agudos, como una bronquitis o una neumonía, hasta enfermedades crónicas como el asma o la Enfermedad Pulmonar Obstructiva Crónica (EPOC). Contar con un neumólogo en CDMX para niños y adultos permite atender oportunamente síntomas que muchas veces se normalizan o se atribuyen solo al “clima” o al “smog”.
¿Qué hace un neumólogo CDMX para niños y adultos?
Un especialista en neumología en Ciudad de México está entrenado para evaluar el sistema respiratorio de pacientes pediátricos y adultos. Su labor abarca:
- Realizar una historia clínica detallada orientada a síntomas respiratorios.
- Explorar al paciente mediante auscultación pulmonar y revisión de la vía aérea.
- Solicitar estudios de imagen y pruebas funcionales respiratorias.
- Establecer diagnósticos precisos y tratamientos personalizados.
- Dar seguimiento a enfermedades crónicas y evaluar la respuesta al tratamiento.
En el caso de los niños, un neumólogo pediátrico o un neumólogo con experiencia en población infantil puede identificar problemas como asma infantil, bronquiolitis recurrente, infecciones de repetición o secuelas de enfermedades respiratorias mal tratadas. En adultos, el neumólogo CDMX atiende con frecuencia EPOC, apnea del sueño, neumonía, fibrosis pulmonar, entre otras enfermedades.
Señales de alarma respiratoria en niños que requieren un neumólogo en CDMX
Los niños suelen tener infecciones respiratorias varias veces al año, sobre todo si acuden a guardería o escuela. Sin embargo, hay ciertas señales de alarma que indican la necesidad de acudir con un neumólogo CDMX para niños:
- Tos que dura más de tres semanas, aunque sea “ligera” o solo nocturna.
- Respiración rápida o agitada, incluso en reposo.
- Hundimiento de las costillas o de la parte baja del cuello al respirar.
- Silbidos en el pecho (sibilancias), especialmente durante el esfuerzo o al dormir.
- Coloración azulada de labios o uñas.
- Fiebre que acompaña a dificultad respiratoria o decaimiento importante.
- Infecciones respiratorias bajas (bronquitis, neumonía) que se repiten varias veces al año.
En estos casos, el neumólogo CDMX para niños evalúa si se trata de asma infantil, alergias respiratorias, malformaciones, secuelas de infecciones o condiciones como la bronquiolitis. También determina si el paciente requiere inhaladores, cambios en el ambiente del hogar o estudios adicionales.
Síntomas en adultos que ameritan la valoración de un neumólogo CDMX
En los adultos es común atribuir la tos, el cansancio o la falta de aire al estrés, al trabajo o a la edad. Sin embargo, existen síntomas que justifican una consulta con un neumólogo CDMX para adultos:
- Falta de aire al subir escaleras o caminar distancias cortas que antes no generaban esfuerzo.
- Tos crónica, con o sin flemas, que dura más de un mes.
- Flemas con sangre o cambios notables en el color y la cantidad de las secreciones.
- Dolor u opresión en el pecho asociado a la respiración.
- Silbidos en el pecho, sensación de “pecho cerrado”.
- Ronquidos intensos, pausas para respirar al dormir o somnolencia excesiva durante el día.
- Historial de tabaquismo (actual o pasado), sobre todo si se acompaña de tos matutina.
Un neumólogo en CDMX para adultos puede detectar enfermedades como asma del adulto, EPOC, infecciones respiratorias bajas, apnea obstructiva del sueño, tuberculosis, fibrosis pulmonar e incluso sospechar enfermedades cardíacas que se manifiestan con falta de aire. Detectar a tiempo estas condiciones cambia de manera importante el pronóstico y la calidad de vida.
Cuándo acudir de forma urgente con un neumólogo en Ciudad de México
Hay situaciones que no pueden esperar a una cita programada y requieren atención inmediata, de preferencia en un servicio de urgencias, con posterior seguimiento por un neumólogo CDMX para niños y adultos:
- Dificultad respiratoria severa, con sensación de que “no entra el aire”.
- Respiración muy rápida, con uso evidente de los músculos del cuello y del tórax.
- Coloración azulada o grisácea de labios, rostro o extremidades.
- Dolor de pecho intenso, súbito o acompañado de sudoración y malestar general.
- Estado de confusión, somnolencia extrema o desmayo asociado a problemas respiratorios.
En estos casos, primero se estabiliza al paciente en urgencias y, una vez controlado el cuadro, el neumólogo en CDMX determinará la causa, el tratamiento y el plan de seguimiento.
Estudios que puede solicitar un neumólogo CDMX para niños y adultos
Durante la valoración, el neumólogo suele apoyarse en diversos estudios para confirmar el diagnóstico y conocer el estado de los pulmones:
- Radiografía de tórax para visualizar los pulmones, el corazón y la caja torácica.
- Tomografía computarizada de tórax para obtener imágenes más detalladas.
- Espirometría, que mide la capacidad pulmonar y el flujo de aire; es clave en el diagnóstico de asma y EPOC.
- Oximetría de pulso, para evaluar la saturación de oxígeno en sangre.
- Pruebas de alergia respiratoria, útiles cuando se sospechan desencadenantes ambientales.
- Estudios de sueño, especialmente en casos de ronquido intenso y pausas respiratorias nocturnas.
El neumólogo CDMX para niños y adultos interpreta estos resultados y los integra con la historia clínica para ofrecer un diagnóstico claro y un plan terapéutico adaptado a cada persona.
Factores de riesgo respiratorio en CDMX que debes tener presentes
La Ciudad de México tiene características particulares que aumentan el riesgo de problemas respiratorios en niños y adultos:
- Alta contaminación atmosférica en determinadas temporadas.
- Exposición frecuente a humo de vehículos, polvo y partículas en suspensión.
- Tabaquismo activo y pasivo, tanto en casa como en espacios públicos.
- Ambientes cerrados con poca ventilación, humedad o presencia de moho.
- Exposición laboral a químicos, vapores, solventes o polvos.
Si vives o trabajas en zonas con tráfico intenso, si hay fumadores en casa o si padeces alergias, contar con un neumólogo CDMX de referencia para niños y adultos te permite actuar de manera preventiva y no solo cuando aparece una crisis.
Cómo preparar tu visita con el neumólogo en Ciudad de México
Para aprovechar mejor tu consulta con un neumólogo CDMX para niños y adultos, puedes considerar algunas recomendaciones:
- Llevar una lista de síntomas con la fecha aproximada en que iniciaron y los factores que los empeoran o mejoran.
- Anotar todos los medicamentos que usan tú o tu hijo, incluyendo inhaladores, jarabes y remedios de venta libre.
- Informar sobre antecedentes familiares de asma, alergias, EPOC u otras enfermedades respiratorias.
- Comentar si hay mascotas, humedad, filtraciones o moho en el hogar.
- Llevar estudios previos de laboratorio o imagen que puedan aportar información adicional.
Esta preparación facilita que el neumólogo CDMX tenga una visión completa de la situación y pueda ofrecer un diagnóstico más certero y un tratamiento adecuado para niños y adultos.
Cuidado respiratorio a largo plazo con apoyo de un neumólogo CDMX para niños y adultos
La atención respiratoria no termina cuando desaparece la tos o se controla una crisis asmática. En muchas ocasiones se requiere seguimiento, ajustes en el tratamiento y cambios en el estilo de vida. Un neumólogo CDMX para niños y adultos es un aliado a largo plazo para:
- Vigilar la evolución de enfermedades crónicas como asma y EPOC.
- Ajustar dosis y tipo de inhaladores según la edad y la respuesta al tratamiento.
- Educar a la familia sobre el uso correcto de inhaladores y cámaras espaciadoras.
- Identificar y reducir la exposición a desencadenantes ambientales.
- Promover la vacunación recomendada en cada etapa de la vida para prevenir complicaciones respiratorias.
Detectar y atender a tiempo las señales de alarma respiratoria en niños y adultos es una inversión directa en bienestar. En una ciudad exigente como la capital del país, contar con un neumólogo CDMX para niños y adultos, acudir a revisión cuando aparecen signos preocupantes y seguir las recomendaciones del especialista ayuda a proteger la salud pulmonar de toda la familia.
-
¿Cómo el nefrólogo de Hospital Ángeles me ayuda a prevenir la insuficiencia renal?
-
¿Qué estudios de cáncer de mama puedo realizarme en Hospital Ángeles para cuidar mi salud?
Cuidar la salud de las mamas es una decisión preventiva que puede marcar una gran diferencia en el pronóstico del cáncer de mama. La detección temprana aumenta las posibilidades de tratamiento oportuno y de supervivencia, por lo que elegir de forma adecuada los estudios de cáncer de mama y realizarlos en un entorno hospitalario con servicios especializados, como la red de Hospital Ángeles, resulta fundamental para muchas mujeres.
 En distintos centros de Hospital Ángeles existen servicios dedicados al diagnóstico de enfermedades mamarias, como la Clínica de Mama y las áreas de imagenología de la mujer. Estos servicios ofrecen estudios clave como mastografía, ultrasonido mamario, resonancia magnética de mama y procedimientos de biopsia para confirmar o descartar lesiones sospechosas.
En distintos centros de Hospital Ángeles existen servicios dedicados al diagnóstico de enfermedades mamarias, como la Clínica de Mama y las áreas de imagenología de la mujer. Estos servicios ofrecen estudios clave como mastografía, ultrasonido mamario, resonancia magnética de mama y procedimientos de biopsia para confirmar o descartar lesiones sospechosas.A continuación se describen los principales estudios de cáncer de mama que pueden realizarse en Hospital Ángeles y en qué situaciones suelen recomendarse, para ayudarte a tener una conversación informada con tu médico.
Importancia de los estudios de cáncer de mama en Hospital Ángeles
Diversas guías internacionales y normativas nacionales coinciden en que el cáncer de mama se presenta con mayor frecuencia a partir de los 40 años y que la mastografía periódica es la herramienta principal para su detección oportuna. En México, la Norma Oficial Mexicana NOM-041-SSA2-2011 recomienda la mastografía de tamizaje en mujeres aparentemente sanas de 40 a 69 años cada dos años, como parte de los programas de detección temprana.
Organismos como la U.S. Preventive Services Task Force y los Centros para el Control y la Prevención de Enfermedades (CDC) señalan que las mujeres entre 40 y 74 años con riesgo promedio se benefician de realizarse mastografías de manera periódica, de forma bienal o anual según la valoración individual que se haga con el médico.
Hospital Ángeles integra estas recomendaciones en su práctica clínica mediante servicios de imagenología y unidades especializadas en la mujer, donde se diseñan esquemas de estudio personalizados, de acuerdo con la edad, los antecedentes familiares, el tipo de tejido mamario y otros factores de riesgo.
Mastografía en Hospital Ángeles, estudio central para la detección temprana
La mastografía es un estudio de rayos X de baja dosis que permite visualizar el tejido mamario y detectar alteraciones que pueden no ser palpables. En México, instituciones de salud pública la recomiendan de manera sistemática para mujeres de 40 a 69 años sin síntomas, con el objetivo de identificar lesiones tempranas y reducir la mortalidad por cáncer de mama.
En Hospital Ángeles, la mastografía se realiza en el Departamento de Imagenología y en áreas de imagenología de la mujer, con equipos digitales que permiten obtener imágenes de alta calidad y, en algunos centros, tecnología avanzada como tomosíntesis.
Entre los motivos por los que tu médico puede sugerirte una mastografía se encuentran:
- Tamizaje de rutina a partir de los 40 años.
- Seguimiento anual o bianual según tus factores de riesgo.
- Corroborar hallazgos detectados en la autoexploración o en el examen clínico de mama.
- Evaluar cambios en mamas densas o con antecedentes de lesiones benignas.
En la página de Hospital Ángeles dedicada a la prevención del cáncer de mama se han promocionado campañas que combinan mastografía y ultrasonido mamario con descuentos en distintos hospitales de la red, lo que muestra el compromiso institucional con la detección temprana.
Ultrasonido mamario en Hospital Ángeles como complemento de la mastografía
El ultrasonido de mama utiliza ondas de sonido para generar imágenes del tejido mamario. No emplea radiación ionizante, por lo que se considera un estudio seguro, incluso en mujeres jóvenes y embarazadas.
En Hospital Ángeles, el ultrasonido mamario forma parte de la oferta de imagenología de la mujer y se utiliza principalmente como complemento de la mastografía, sobre todo cuando las mamas son densas o cuando se requiere caracterizar mejor un nódulo.
Tu médico puede solicitar un ultrasonido mamario en situaciones como:
- Búsqueda de la causa de un bulto palpable.
- Evaluación de quistes o nódulos detectados en la mastografía.
- Estudio inicial en mujeres menores de 35 años con síntomas mamarios.
- Seguimiento de lesiones benignas previamente identificadas.
En la práctica diaria, muchas pacientes acuden a Hospital Ángeles para realizarse mastografía y ultrasonido mamario en la misma visita, ya que ambas pruebas se complementan y ofrecen una visión más completa del estado de las mamas.
Resonancia magnética de mama en Hospital Ángeles para mujeres de alto riesgo
La resonancia magnética (RM) de mama es un estudio que emplea campos magnéticos y medios de contraste para obtener imágenes detalladas del tejido mamario. No se utiliza de forma rutinaria en todas las mujeres, sino que se reserva para casos específicos, por ejemplo:
- Mujeres con mutaciones genéticas como BRCA1 o BRCA2.
- Antecedentes personales fuertes de cáncer de mama.
- Sospecha de multifocalidad o multicentricidad en un cáncer ya diagnosticado.
- Dificultad para interpretar correctamente las mastografías por extrema densidad mamaria.
En Hospital Ángeles, la resonancia magnética de mama se realiza en los servicios de imagenología, donde se cuenta con resonadores y personal médico capacitado para interpretar este tipo de estudios.
Biopsias y otros procedimientos diagnósticos para confirmar el cáncer de mama
Cuando una mastografía, un ultrasonido o una resonancia magnética detectan una lesión sospechosa, el paso siguiente suele ser la confirmación diagnóstica mediante biopsia. Este procedimiento consiste en obtener una pequeña muestra de tejido mamario para analizarla en el laboratorio de patología.
En Hospital Ángeles, la toma de biopsias puede realizarse de diferentes formas, según la localización y las características de la lesión:
- Biopsia con aguja gruesa guiada por ultrasonido.
- Biopsia estereotáxica guiada por mamografía.
- Biopsia guiada por resonancia magnética en lesiones que solo se observan con esta técnica.
La Clínica de Mama de Hospital Ángeles Puebla, por ejemplo, menciona que ofrece mastografías, ultrasonidos, biopsias y seguimiento postoperatorio en un mismo servicio, lo que facilita que la paciente reciba un abordaje integral sin fragmentar su atención.
Otros servicios que apoyan los estudios de cáncer de mama en Hospital Ángeles
Además de los estudios de imagen y las biopsias, el cuidado de la salud mamaria en Hospital Ángeles se apoya en diversos servicios:
- Consultas de ginecología y mastología para exploración clínica de las mamas y evaluación del riesgo individual.
- Departamentos de laboratorio clínico para estudios complementarios, cuando se requieren como parte del abordaje global de la paciente oncológica.
- Unidades de oncología clínica, cirugía oncológica y radioterapia, que se integran al proceso diagnóstico cuando se confirma un cáncer de mama y es necesario planear el tratamiento.
En varios hospitales de la red existen unidades de imagenología de la mujer y centros dedicados a la atención integral, lo que facilita la coordinación entre las distintas áreas implicadas en la prevención y el tratamiento.
Qué estudio de cáncer de mama puede convenirte según tu edad y factores de riesgo
Aunque las recomendaciones exactas deben establecerlas tu médico y el equipo de Hospital Ángeles que te atienda, de manera general pueden considerarse los siguientes escenarios:
-
Mujeres menores de 40 años sin síntomas
- No suelen requerir mastografía de rutina, salvo que tengan factores de alto riesgo (mutaciones genéticas, fuerte antecedente familiar).
- Ante la presencia de dolor localizado, secreción por el pezón o un bulto, el ultrasonido mamario suele ser el primer estudio a solicitar.
-
Mujeres entre 40 y 49 años con riesgo promedio
- Las normativas mexicanas y algunas guías internacionales recomiendan mastografía de tamizaje cada dos años en este grupo, aunque otras organizaciones sugieren valorar la posibilidad de mastografías anuales según el criterio médico y las preferencias de la paciente.
-
Mujeres entre 50 y 69 años
- Distintos consensos señalan que la mastografía periódica en estas edades es una herramienta clave para reducir la mortalidad por cáncer de mama, por lo que se recomienda mantener los estudios con la frecuencia indicada por el médico, generalmente anual o bianual.
-
Mujeres mayores de 70 años
- Las recomendaciones dependen del estado general de salud y de la expectativa de vida. En muchas guías se sugiere valorar de manera individual si conviene continuar con la mastografía de tamizaje, tomando en cuenta los beneficios y posibles riesgos.
En cualquier grupo de edad, cuando existe un riesgo alto (por genética, historia familiar importante o antecedentes de cáncer de mama previo) el médico puede indicar estudios adicionales como resonancia magnética de mama y un seguimiento más estrecho.
Recomendaciones finales para cuidar tu salud mamaria en Hospital Ángeles
Si deseas saber qué estudios de cáncer de mama puedes realizarte en Hospital Ángeles para cuidar tu salud, el primer paso es agendar una consulta con un especialista en ginecología, mastología o imagenología de la mujer. Durante la consulta se revisan tus antecedentes, se realiza exploración clínica de las mamas y se define el plan de estudios más adecuado para ti.
Además, es útil que:
- Mantengas una autoexploración mensual de las mamas y estés atenta a cambios en la piel, el pezón o la forma de la mama.
- Lleves a tus consultas los reportes de mastografías, ultrasonidos y otros estudios previos, para que el médico pueda compararlos.
- Preguntes con qué frecuencia te recomienda el especialista repetir mastografía o ultrasonido, según tu edad y tu perfil de riesgo.
- Aproveches las campañas de detección y los programas especiales que Hospital Ángeles ofrece en octubre y a lo largo del año, ya que facilitan el acceso a mastografía y ultrasonido mamario a un costo preferencial.
Elegir el tipo de estudio de cáncer de mama y el lugar donde realizarlo es una decisión importante. Contar con el respaldo de una red hospitalaria como Hospital Ángeles, con servicios especializados en imagenología de la mujer y clínicas de mama, te permite cuidar tu salud mamaria con herramientas diagnósticas actualizadas y un equipo médico preparado para acompañarte en cada etapa.
-
Cirujano cardiotorácico y los avances en cirugía mínimamente invasiva
 El cirujano cardiotorácico es el especialista encargado de diagnosticar y tratar quirúrgicamente enfermedades del corazón, de los grandes vasos y de la cavidad torácica. Durante décadas, estos procedimientos se realizaban principalmente mediante cirugías abiertas, con grandes incisiones en el tórax, estancias hospitalarias prolongadas y un proceso de recuperación lento. Sin embargo, el desarrollo de la cirugía cardiotorácica mínimamente invasiva ha transformado el abordaje de múltiples patologías, ofreciendo alternativas más seguras, menos dolorosas y con mejores resultados funcionales para el paciente.
El cirujano cardiotorácico es el especialista encargado de diagnosticar y tratar quirúrgicamente enfermedades del corazón, de los grandes vasos y de la cavidad torácica. Durante décadas, estos procedimientos se realizaban principalmente mediante cirugías abiertas, con grandes incisiones en el tórax, estancias hospitalarias prolongadas y un proceso de recuperación lento. Sin embargo, el desarrollo de la cirugía cardiotorácica mínimamente invasiva ha transformado el abordaje de múltiples patologías, ofreciendo alternativas más seguras, menos dolorosas y con mejores resultados funcionales para el paciente.En la actualidad, el cirujano cardiotorácico especializado en técnicas mínimamente invasivas combina un profundo conocimiento anatómico con el uso de tecnologías avanzadas como la videotoracoscopia, la cirugía robótica y los procedimientos híbridos guiados por imagen. Estas innovaciones permiten tratar enfermedades complejas del corazón y de los pulmones a través de incisiones pequeñas, lo que se traduce en un impacto menor para el organismo.
¿Qué hace un cirujano cardiotorácico en el contexto de la cirugía mínimamente invasiva?
El cirujano cardiotorácico se encarga de evaluar a cada paciente de forma integral para determinar si es candidato a un procedimiento mínimamente invasivo. Esto implica revisar estudios de imagen, pruebas de función cardiaca y respiratoria, así como valorar otros factores como la edad, enfermedades concomitantes y el riesgo quirúrgico global.
En el campo de la cirugía cardiotorácica, los avances en técnicas mínimamente invasivas se aplican en diferentes ámbitos, entre ellos
- Reparación o sustitución de válvulas cardiacas a través de incisiones pequeñas.
- Puentes coronarios (bypass) mínimamente invasivos en casos seleccionados.
- Resección de tumores pulmonares mediante videotoracoscopia o cirugía robótica.
- Tratamiento de enfermedades del mediastino, como timomas o quistes, con abordajes de mínima incisión.
El papel del cirujano cardiotorácico no se limita a la operación. También coordina al equipo multidisciplinario, que incluye cardiólogos, anestesiólogos, intensivistas y enfermería especializada, para asegurar que el paciente reciba la mejor atención antes, durante y después del procedimiento.
Avances clave en cirugía cardiotorácica mínimamente invasiva
Los avances en cirugía mínimamente invasiva cardiotorácica se basan principalmente en tres pilares: mejores herramientas, mejor visión y mejor planificación.
En cuanto a herramientas, el desarrollo de instrumentos más finos y precisos permite al cirujano trabajar a través de incisiones de pocos centímetros sin perder control ni estabilidad. Esto ha reducido la necesidad de abrir totalmente el tórax (esternotomía), una de las principales fuentes de dolor y complicaciones en la cirugía tradicional.
Respecto a la visión, las cámaras de alta definición y los sistemas de videotoracoscopia ofrecen imágenes ampliadas y detalladas de las estructuras internas. El cirujano cardiotorácico puede visualizar el corazón, los vasos y el parénquima pulmonar con gran claridad, lo que facilita la identificación de lesiones y reduce el riesgo de daño a estructuras sanas.
La planificación también ha mejorado. Hoy en día, la cirugía cardiotorácica se apoya en estudios de imagen avanzados, como tomografía computarizada tridimensional o resonancia magnética, que permiten al especialista anticipar dificultades, elegir el abordaje ideal y calcular con precisión el tamaño de prótesis o dispositivos.
Cirujano cardiotorácico y cirugía robótica: un nuevo enfoque de alta precisión
Uno de los avances más relevantes es la incorporación de la cirugía robótica. En este escenario, el cirujano cardiotorácico controla un sistema robótico que traduce sus movimientos en acciones extremadamente precisas dentro del tórax del paciente. Aunque el robot no opera por sí solo, actúa como una extensión de las manos del especialista, filtrando temblores y permitiendo movimientos imposibles con las manos desnudas.
En cirugía cardiotorácica, la cirugía robótica se ha aplicado a:
- Reparación de la válvula mitral mediante pequeñas incisiones intercostales.
- Resección de nódulos pulmonares y lobectomías con alta precisión.
- Procedimientos sobre el pericardio y el mediastino.
Este enfoque robótico, dentro del campo de la cirugía cardiotorácica mínimamente invasiva, suele asociarse con menor pérdida de sangre, menor dolor postoperatorio, menos complicaciones de la herida y una reincorporación más rápida a la vida cotidiana y laboral, siempre que las condiciones del paciente lo permitan.
Beneficios para el paciente de la cirugía cardiotorácica mínimamente invasiva
Desde la perspectiva del paciente, las técnicas mínimamente invasivas que utiliza el cirujano cardiotorácico ofrecen ventajas claras, entre ellas:
- Incisiones más pequeñas y mejor resultado estético. La reducción del tamaño de la incisión disminuye el impacto visual de la cirugía y, en muchos casos, evita la cicatriz central en el tórax.
- Menor dolor postoperatorio. Al no requerir una apertura amplia del tórax, el trauma sobre músculos y huesos es menor, lo que se traduce en menos dolor y menor necesidad de analgésicos fuertes.
- Recuperación más rápida. Muchos pacientes pueden levantarse, caminar y realizar actividades básicas en menos tiempo, lo que reduce complicaciones asociadas al reposo prolongado, como trombosis o infecciones.
- Menor estancia hospitalaria. En múltiples procedimientos cardiotorácicos mínimamente invasivos, la hospitalización es más corta, lo que reduce costos y favorece la reintegración temprana del paciente a su entorno.
Es importante destacar que no todos los casos son candidatos a estas técnicas. El cirujano cardiotorácico evalúa cuidadosamente si la cirugía mínimamente invasiva es la opción más segura, ya que hay situaciones complejas que todavía requieren cirugía abierta tradicional.
Indicaciones frecuentes de la cirugía cardiotorácica mínimamente invasiva
Entre las patologías más frecuentemente tratadas mediante abordajes de mínima invasión por un cirujano cardiotorácico se encuentran:
- Enfermedades valvulares, como la insuficiencia o estenosis de la válvula mitral o aórtica, en pacientes seleccionados.
- Cardiopatía isquémica en casos donde se puede realizar un bypass coronario a través de incisiones laterales.
- Cáncer de pulmón en etapas tempranas, en el que es posible resecar el segmento o lóbulo afectado mediante videotoracoscopia o cirugía robótica.
- Tumores del mediastino o quistes, cuya ubicación permite un acceso mínimamente invasivo.
- Procedimientos sobre la pleura, como decorticación o drenajes complejos en derrames pleurales crónicos.
La decisión de utilizar una técnica u otra se toma luego de una valoración individualizada, de acuerdo con guías clínicas, experiencia del equipo y preferencias del paciente.
El futuro del cirujano cardiotorácico en la era de la mínima invasión
La figura del cirujano cardiotorácico evoluciona a la par de la tecnología. En los próximos años, se espera una integración aún mayor de la imagen tridimensional, la realidad aumentada y la inteligencia artificial para apoyar el diagnóstico y la planificación quirúrgica. Asimismo, los dispositivos implantables y las prótesis se diseñan cada vez más para ser compatibles con abordajes de mínima invasión, lo que ampliará el número de pacientes candidatos a estas técnicas.
Además, la formación del cirujano cardiotorácico contemporáneo incluye entrenamiento en simuladores, laboratorios de habilidades y programas de alta especialidad específicos en cirugía mínimamente invasiva y robótica. Esto garantiza que el profesional no solo domine la técnica, sino que también mantenga un enfoque centrado en la seguridad del paciente.
En síntesis, el cirujano cardiotorácico y los avances en cirugía mínimamente invasiva representan una combinación de conocimiento, destreza y tecnología al servicio de una recuperación más rápida y de mejor calidad para los pacientes con enfermedades cardiacas y torácicas. Para quienes requieren una intervención en el tórax o el corazón, acudir con un especialista con experiencia en estas técnicas puede marcar una diferencia importante en la experiencia quirúrgica y en el resultado a largo plazo.
-
Cirugía oncológica y calidad de vida después del tratamiento
Cuando se habla de cirugía oncológica, la primera idea suele ser la de “quitar el tumor” y aumentar las posibilidades de supervivencia. Sin embargo, en los últimos años ha cobrado cada vez más importancia otro aspecto igual de relevante para pacientes y equipos médicos: la calidad de vida después del tratamiento. Hoy, la cirugía para cáncer se evalúa no solo por los años de vida que añade, sino también por cómo se vive ese tiempo, qué funciones se preservan y qué tan posible es retomar proyectos personales, laborales y familiares.
Cirugía oncológica y calidad de vida: un objetivo compartido
La calidad de vida relacionada con la salud (HRQoL, por sus siglas en inglés) se ha convertido en un desenlace clave en los estudios sobre cirugía oncológica. Incluye dimensiones físicas, emocionales, sociales y funcionales, como el dolor, la movilidad, la alimentación, el sueño, el estado de ánimo y la participación en actividades cotidianas. En pacientes sometidos a procedimientos quirúrgicos por cáncer, valorar esta calidad de vida permite entender mejor el impacto real del tratamiento y orientar las decisiones terapéuticas.
Los avances en cirugía para cáncer, como técnicas mínimamente invasivas, reconstrucciones más precisas y mejores cuidados perioperatorios, han logrado disminuir complicaciones y estancias hospitalarias. Aun así, muchos pacientes enfrentan secuelas que pueden variar desde leves limitaciones hasta cambios profundos en la imagen corporal, la función sexual, la comunicación o la autonomía para las tareas diarias.
Impacto físico y funcional después de la cirugía para cáncer
El efecto de la cirugía oncológica sobre la calidad de vida depende del tipo de tumor, la extensión del procedimiento y el estado general del paciente. Las cirugías mayores —por ejemplo, en cabeza y cuello, mama, recto, próstata u órganos pélvicos— pueden alterar funciones tan básicas como hablar, tragar, controlar esfínteres, caminar largas distancias o mantener relaciones sexuales satisfactorias.
Diversos estudios describen que, durante los primeros meses tras la cirugía, es frecuente que aparezcan:
- Dolor crónico o molestias persistentes.
- Fatiga intensa y disminución de la capacidad para el ejercicio.
- Problemas de deglución o cambios en la dieta, especialmente en cánceres de cabeza y cuello.
- Disfunción urinaria o intestinal en cirugías de recto, vejiga o próstata.
- Alteraciones de la sensibilidad y limitación de la movilidad por cicatrices o resecciones extensas.
Lo importante es que, en muchos casos, estos síntomas tienden a mejorar con el paso de los meses gracias a la rehabilitación, los ajustes del tratamiento y la adaptación del propio paciente. Investigaciones en distintos tipos de cáncer muestran que, alrededor del año posterior al tratamiento, una proporción considerable de personas califica su calidad de vida como “buena”, aunque puedan persistir algunas limitaciones específicas.
Dimensión emocional y psicológica tras la cirugía oncológica
La calidad de vida después de la cirugía para cáncer no se limita al cuerpo. El diagnóstico, la hospitalización, la anestesia, la recuperación y los controles posteriores suelen ir acompañados de ansiedad, miedo a la recaída, tristeza o incluso depresión. En algunos estudios, una parte de los pacientes intervenidos por tumores orales o de cabeza y cuello refiere dificultades para verse en público, hablar con otras personas o aceptar los cambios en su apariencia, lo que puede afectar la vida social y la autoestima.
La práctica clínica muestra que el seguimiento oncológico estructurado es una oportunidad no solo para vigilar la recurrencia del tumor, sino también para detectar y atender problemas emocionales, trastornos del sueño, estrés postraumático y conflictos en las relaciones de pareja o familiares. Un seguimiento adecuado, incluso cuando es menos intensivo en estudios de imagen, no empeora la calidad de vida y permite enfocar los recursos en el acompañamiento integral del paciente.
Por ello, la cirugía oncológica moderna se entiende cada vez más dentro de un modelo biopsicosocial: se trata de intervenir el tumor, pero también de cuidar la mente, las emociones y el entorno del paciente.
Rehabilitación, ejercicio y vida activa tras el tratamiento oncológico
La rehabilitación física y funcional es clave para mejorar la calidad de vida después de la cirugía oncológica. Los programas de fisioterapia, terapia ocupacional, foniatría y rehabilitación del suelo pélvico, entre otros, ayudan a recuperar fuerza, coordinación, movilidad, funciones deglutorias y respiratorias, así como habilidades para las actividades de la vida diaria.
En años recientes ha cobrado fuerza la evidencia sobre el papel del ejercicio como parte del tratamiento integral del cáncer. Revisiones extensas han demostrado que la actividad física regular, adaptada a la condición de cada persona, puede:
- Reducir la fatiga relacionada con el tratamiento.
- Mejorar la capacidad cardiovascular y muscular.
- Disminuir síntomas como la falta de aire, algunos efectos de la quimioterapia y la llamada “neblina mental”.
- Favorecer el sueño, el estado de ánimo y la interacción social.
Más recientemente, un ensayo internacional en pacientes con cáncer de colon sugiere que un programa estructurado de ejercicio después del tratamiento puede incluso disminuir el riesgo de recurrencia y mortalidad, lo que refuerza la importancia de incorporar actividad física supervisada en los planes de seguimiento.
Para quienes han pasado por una cirugía oncológica, la recomendación general es hablar con el oncólogo y con especialistas en rehabilitación antes de iniciar cualquier rutina, de modo que el ejercicio se adapte al tipo de cirugía, a la presencia de estomas, prótesis, problemas cardiovasculares u otros factores de riesgo.
Seguimiento oncológico, apoyo multidisciplinario y calidad de vida
La calidad de vida después de la cirugía para cáncer se beneficia de un enfoque multidisciplinario. Los equipos formados por cirujanos oncólogos, oncólogos médicos, radiooncólogos, enfermería oncológica, psicooncología, nutrición, rehabilitación y trabajo social pueden identificar de manera más completa las necesidades de cada persona y ofrecer respuestas más precisas.
Entre las medidas que se han propuesto para mejorar la calidad de vida de los pacientes sometidos a cirugía oncológica se encuentran:
- Uso de cuestionarios validados de calidad de vida y síntomas antes y después del tratamiento, para detectar problemas que el paciente quizá no mencione de forma espontánea.
- Programas de educación preoperatoria que expliquen qué esperar durante la hospitalización, posibles cambios en el cuerpo y estrategias de afrontamiento.
- Acceso a psicooncología, grupos de apoyo y acompañamiento espiritual o comunitario según las preferencias del paciente.
- Coordinación entre oncología y atención primaria para mantener el seguimiento a largo plazo, incluyendo control de enfermedades crónicas, vacunación y promoción de hábitos saludables.
Todo ello ayuda a que la cirugía oncológica no se viva como un evento aislado, sino como parte de un proceso de atención continua, centrado en la persona.
Participación activa del paciente y su entorno en la vida después del cáncer
La calidad de vida tras la cirugía oncológica también depende de factores que van más allá del quirófano. La red de apoyo familiar, la situación laboral, el nivel socioeconómico, la posibilidad de acceder a rehabilitación y salud mental, así como la información clara y comprensible sobre el diagnóstico y el plan terapéutico, influyen de manera directa en la recuperación.
Muchas personas refieren que, con el tiempo, logran redefinir su proyecto de vida, retomar actividades que les resultan significativas y construir nuevas rutinas compatibles con las limitaciones que puedan haber quedado. En este proceso, la comunicación abierta con el equipo médico es fundamental para ajustar tratamientos, resolver dudas sobre sexualidad, fertilidad, imagen corporal, alimentación o retorno al trabajo.
La cirugía oncológica y la calidad de vida después del tratamiento están íntimamente ligadas. No se trata solo de sobrevivir al cáncer, sino de encontrar maneras seguras y realistas de vivir con plenitud, dentro de las posibilidades de cada persona. Los avances médicos, el enfoque multidisciplinario y la participación activa del paciente y su comunidad ofrecen hoy un horizonte más esperanzador, donde la meta es combinar control de la enfermedad con bienestar físico, emocional y social a largo plazo.

-
Traumatólogo experto en rodilla señales de alerta que no debes ignorar
-
Cirugía de columna en Hospital Ángeles, cómo elegir al mejor especialista
-
Cómo elegir al mejor cardiólogo CDMX según tu edad
Elegir al mejor cardiólogo en CDMX según tu edad es una decisión que puede marcar la diferencia en tu calidad de vida. No es lo mismo buscar un especialista en cardiología para un adulto joven deportista que para una persona mayor con múltiples enfermedades crónicas. Por eso, antes de elegir a un cardiólogo en Ciudad de México conviene analizar tus necesidades, antecedentes familiares, estilo de vida y tipo de seguimiento que vas a requerir.
A continuación encontrarás una guía detallada para saber cómo elegir cardiólogo en CDMX de forma informada, con recomendaciones específicas para diferentes etapas de la vida.
Por qué es importante elegir bien a tu cardiólogo en CDMX
El corazón cambia con la edad. A medida que pasan los años, las arterias se endurecen, aumenta el riesgo de hipertensión, colesterol alto y arritmias, y se vuelven más frecuentes problemas como la insuficiencia cardiaca o la enfermedad coronaria. Además, en ciudades grandes como la CDMX el estrés, la contaminación y los estilos de vida sedentarios pueden aumentar el riesgo cardiovascular.
Elegir un buen cardiólogo en la Ciudad de México te ayuda a:
- Detectar factores de riesgo antes de que aparezcan síntomas
- Prevenir infartos y eventos cardiovasculares mayores
-
 Ajustar tratamientos según edad, peso, otras enfermedades y medicamentos
Ajustar tratamientos según edad, peso, otras enfermedades y medicamentos
- Dar seguimiento adecuado a problemas como hipertensión, diabetes y obesidad
La clave está en encontrar al mejor cardiólogo CDMX para tu perfil, no únicamente al más cercano o al que tiene la primera cita disponible.
Cómo elegir cardiólogo en CDMX si tienes menos de 40 años
En adultos jóvenes el objetivo principal suele ser la prevención. Aunque no existan síntomas, puede haber factores de riesgo silenciosos como colesterol elevado, presión alta o antecedentes familiares de infarto temprano.
Al elegir cardiólogo en CDMX en esta etapa ayuda fijarte en lo siguiente:
- Experiencia en prevención cardiovascular y medicina del estilo de vida
- Capacidad para evaluar riesgo global con estudios básicos como electrocardiograma, perfil de lípidos, presión arterial y, si se requiere, prueba de esfuerzo
- Disposición para explicar con claridad cambios en alimentación, actividad física y hábitos que disminuyan el riesgo a largo plazo
Si practicas deportes de alto rendimiento o entrenamientos intensos, conviene buscar un cardiólogo CDMX con experiencia en cardiología del deporte. Este tipo de especialista puede evaluar tu corazón antes de competencias exigentes y ayudarte a entrenar de forma segura.
Elegir cardiólogo en Ciudad de México entre los 40 y 60 años
Entre los 40 y 60 años aumenta de forma importante el riesgo de padecer enfermedades del corazón. Es la etapa en que suelen aparecer hipertensión, diabetes tipo 2, incremento del colesterol y sobrepeso. En esta edad se recomienda ser especialmente cuidadoso al elegir cardiólogo en CDMX, porque probablemente necesitarás revisiones periódicas.
Para este grupo de edad es útil considerar:
- Formación sólida en cardiología clínica y experiencia en manejo de factores de riesgo múltiples
- Acceso a estudios de gabinete modernos como ecocardiograma, Holter, monitoreo de presión arterial y pruebas de esfuerzo
- Experiencia en tratamiento de arritmias, angina de pecho o enfermedad coronaria incipiente
También es recomendable que tu cardiólogo CDMX esté familiarizado con guías clínicas actualizadas y trabaje de la mano con otros especialistas, como endocrinólogos o nutriólogos, en caso de que tengas diabetes, síndrome metabólico u obesidad.
En esta etapa, la comunicación es clave. El mejor cardiólogo para ti será quien escuche tus síntomas, conozca tu historia familiar, explique las opciones de tratamiento y respete tus dudas respecto a medicamentos y procedimientos.
Cómo seleccionar al mejor cardiólogo CDMX en adultos mayores
A partir de los 60 años el corazón suele tener más desgaste y se vuelven frecuentes padecimientos como insuficiencia cardiaca, fibrilación auricular, estenosis valvular y antecedentes de infarto. En este grupo de edad es fundamental elegir al mejor cardiólogo CDMX para adultos mayores, es decir, alguien que comprenda la complejidad de tratar a pacientes con varias enfermedades y múltiples fármacos.
Algunas características importantes en un cardiólogo para personas mayores son:
- Experiencia en cardiología geriátrica o en manejo de adultos mayores
- Habilidad para ajustar tratamientos considerando riñones, hígado, riesgo de caídas y posibles interacciones entre medicamentos
- Enfoque integral en calidad de vida, no solo en resultados de laboratorio
- Paciencia para explicar diagnósticos y tratamientos tanto al paciente como a sus familiares o cuidadores
En estos casos, elegir cardiólogo en CDMX también implica valorar aspectos prácticos. Por ejemplo, que el consultorio sea accesible, que el especialista tenga convenio con tu aseguradora o que ofrezca seguimiento cercano ante cambios en síntomas como falta de aire, hinchazón de piernas o dolor en el pecho.
Criterios generales para elegir al mejor cardiólogo CDMX
Más allá de la edad, hay criterios que pueden ayudarte a evaluar si estás frente al mejor cardiólogo para ti en Ciudad de México.
-
Formación y certificaciones
Verifica que el médico cuente con especialidad en cardiología y, de ser posible, con certificaciones vigentes por consejos médicos reconocidos. Esto garantiza una actualización constante en el campo de la cardiología. -
Experiencia en tu tipo de problema
Si ya tienes un diagnóstico, por ejemplo arritmias, valvulopatías o enfermedad coronaria, puedes buscar un cardiólogo CDMX subespecialista en esa área, como electrofisiología o cardiología intervencionista. -
Disponibilidad y seguimiento
Un buen cardiólogo en CDMX debe estar disponible para aclarar dudas importantes y ofrecerte un plan claro de revisiones, estudios y ajustes de tratamiento. Si tienes una condición crónica, el seguimiento a mediano y largo plazo es tan relevante como la primera consulta. -
Comunicación clara y empática
El mejor cardiólogo para tu caso será el que logre explicarte tu situación con palabras sencillas, respetando tus miedos y expectativas. La confianza entre paciente y médico favorece que sigas el tratamiento y cuides mejor tu salud. -
Opiniones y referencias
Preguntar a tu médico de cabecera, familiares o amigos sobre cardiología en CDMX puede orientarte hacia especialistas confiables. También es posible revisar reseñas en línea, siempre con criterio, recordando que la experiencia de cada paciente puede ser distinta.
Recomendaciones según tu etapa de vida para cuidar tu corazón en la CDMX
Además de elegir al mejor cardiólogo CDMX según tu edad, hay acciones concretas que puedes adoptar en cada etapa de la vida.
-
Menos de 40 años
- Realizar chequeos preventivos periódicos aunque no tengas síntomas
- Mantener actividad física regular y evitar el tabaquismo
- Vigilar presión arterial, colesterol y glucosa de forma preventiva
-
Entre 40 y 60 años
- Acudir con un cardiólogo en CDMX al menos una vez al año si tienes factores de riesgo
- Controlar de forma estricta diabetes, hipertensión y colesterol alto
- Consultar de inmediato ante dolor de pecho, falta de aire poco habitual o palpitaciones intensas
-
Mayores de 60 años
- Establecer una relación continua con un cardiólogo para revisiones frecuentes
- Revisar medicamentos de manera periódica con el especialista para evitar interacciones
- Poner atención a cambios sutiles como fatiga, mareos, hinchazón o menor tolerancia al esfuerzo
Tomar la decisión de buscar al mejor cardiólogo CDMX según tu edad es una forma de invertir en tu salud presente y futura. Un especialista adecuado para tu etapa de vida y tu contexto en la Ciudad de México puede ayudarte a prevenir complicaciones, mejorar tus síntomas y disfrutar de una vida más plena y activa.
-
¿Cuál es la diferencia entre radiocirugía y radioterapia convencional?
Cuando una persona recibe un diagnóstico de cáncer o de una lesión en el sistema nervioso, es frecuente que escuche términos como radiocirugía y radioterapia convencional y no tenga claro en qué se diferencian. Ambos tratamientos utilizan radiación ionizante para destruir células anormales, pero su forma de administración, los objetivos y la experiencia del paciente pueden ser muy distintos. Comprender estas diferencias ayuda a tomar decisiones más informadas junto con el equipo médico.
En términos generales, la radioterapia convencional se aplica en múltiples sesiones con dosis fraccionadas y campos más amplios, mientras que la radiocirugía se caracteriza por administrar una dosis alta de radiación en uno o pocos días, de forma muy localizada y con precisión milimétrica. Esta diferencia en el modo de aplicación tiene implicaciones importantes en la duración del tratamiento, el tipo de lesiones que se pueden tratar y los posibles efectos secundarios.
Radiocirugía: tratamiento de alta precisión en una o pocas sesiones
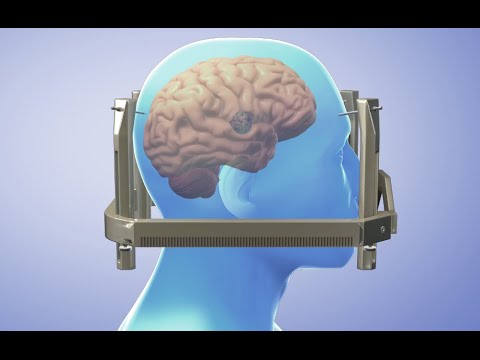
La radiocirugía, también conocida como radiocirugía estereotáctica, es un procedimiento no invasivo que utiliza haces de radiación muy concentrados dirigidos desde distintos ángulos hacia un punto específico del cuerpo, habitualmente en el cerebro o en la columna. A pesar de su nombre, no implica cortes ni uso de bisturí.
Sus características principales son:
- Administración de una dosis alta de radiación en una sola sesión o en un número muy reducido de sesiones.
- Uso de sistemas de inmovilización (marcos, máscaras o dispositivos especiales) para asegurar que la zona a tratar permanezca en la misma posición.
- Planeación basada en estudios de imagen de alta resolución, como tomografía computarizada y resonancia magnética, que permiten delimitar con exactitud el volumen objetivo.
- En muchos casos, el procedimiento se realiza de manera ambulatoria y el paciente regresa a su casa el mismo día.
La radiocirugía se recomienda para lesiones relativamente pequeñas, bien definidas y ubicadas en áreas donde la cirugía convencional sería riesgosa o complicada, por ejemplo, algunos tumores cerebrales, metástasis cerebrales, malformaciones arteriovenosas y ciertos trastornos funcionales, como la neuralgia del trigémino.
Radioterapia convencional: tratamiento fraccionado a lo largo de varias semanas
La radioterapia convencional (o radioterapia externa estándar) se basa en la administración de dosis de radiación más bajas en múltiples sesiones, generalmente de lunes a viernes, durante varias semanas. El objetivo es acumular una dosis total suficiente para dañar el ADN de las células tumorales, permitiendo al mismo tiempo que los tejidos sanos tengan oportunidad de recuperarse entre una sesión y otra.
Algunas características de la radioterapia convencional son:
- Tratamiento fraccionado en muchas sesiones, lo que implica acudir al centro oncológico de forma repetida.
- Campos de radiación más amplios, que abarcan el tumor y un margen de tejido circundante para asegurar el tratamiento de posibles células microscópicas.
- Uso de técnicas que han evolucionado, como la radioterapia de intensidad modulada (IMRT) y la radioterapia guiada por imagen (IGRT), que aumentan la precisión y reducen la dosis a órganos sanos.
- Aplicación en una amplia variedad de localizaciones: cabeza y cuello, mama, próstata, pulmón, abdomen, pelvis, entre otras.
La radioterapia convencional es uno de los pilares del tratamiento oncológico junto con la cirugía y la quimioterapia, y se utiliza tanto con intención curativa como paliativa, para aliviar síntomas como dolor, sangrado u obstrucción.
Dosis, duración y logística del tratamiento
Una diferencia clave entre radiocirugía y radioterapia convencional es la forma de administrar la dosis de radiación.
En la radiocirugía:
- La dosis por sesión es alta y se concentra en el volumen objetivo.
- Se suele completar el tratamiento en una sola sesión o en pocas fracciones (por ejemplo, entre 1 y 5).
- La planeación y el posicionamiento del paciente son especialmente cuidadosos, ya que la tolerancia al error es mínima.
En la radioterapia convencional:
- La dosis por sesión es menor, pero la suma de todas las fracciones alcanza la dosis total requerida para el tratamiento.
- El tratamiento se extiende durante varias semanas, lo que requiere una organización constante del paciente y su familia.
- Aunque la planeación es detallada, la precisión por sesión se complementa con la repetición del tratamiento a lo largo del tiempo.
 Desde el punto de vista del paciente, la radiocirugía puede resultar más cómoda en términos de número de visitas, aunque la sesión suele ser más larga y requiere mayor inmovilidad. La radioterapia convencional, en cambio, implica acudir con frecuencia al hospital, pero cada sesión suele durar pocos minutos.
Desde el punto de vista del paciente, la radiocirugía puede resultar más cómoda en términos de número de visitas, aunque la sesión suele ser más larga y requiere mayor inmovilidad. La radioterapia convencional, en cambio, implica acudir con frecuencia al hospital, pero cada sesión suele durar pocos minutos.Tipo y tamaño de las lesiones tratadas
Otra diferencia importante entre radiocirugía y radioterapia convencional tiene que ver con el tipo y el tamaño de las lesiones:
- La radiocirugía se utiliza, principalmente, para lesiones pequeñas o medianas, muy bien delimitadas, ubicadas en zonas donde una cirugía abierta entraña riesgos significativos. Es habitual en tumores cerebrales metastásicos, meningiomas, neurinomas del acústico y malformaciones arteriovenosas selectas.
- La radioterapia convencional se adapta mejor a tumores más grandes o que se extienden a lo largo de una región, como en cáncer de mama, pulmón o próstata. En estos casos, es necesario abarcar no solo el tumor visible, sino también posibles extensiones microscópicas, por lo que los campos de tratamiento son más amplios.
No se trata de que una técnica sea “mejor” que la otra en términos absolutos, sino de que cada una tiene indicaciones específicas. En muchos pacientes, de hecho, radiocirugía y radioterapia convencional pueden combinarse en momentos distintos del proceso terapéutico.
Efectos secundarios y protección del tejido sano
Tanto la radiocirugía como la radioterapia convencional buscan dañar preferentemente las células tumorales, pero el tejido sano cercano también puede recibir radiación. La forma en que se distribuye la dosis influye en el perfil de efectos secundarios:
- En la radiocirugía, al concentrar la radiación en una zona muy específica, se logra una caída rápida de la dosis fuera del blanco, lo que protege más el tejido sano. Sin embargo, la alta dosis administrada en poco tiempo puede generar inflamación localizada, edema o síntomas transitorios según la región tratada.
- En la radioterapia convencional, los efectos secundarios suelen estar relacionados con la acumulación de dosis a lo largo de las semanas. Pueden incluir irritación de la piel, fatiga, molestias locales (como dificultad para tragar en tratamientos de cuello o cambios intestinales en tratamientos pélvicos) y, en algunos casos, efectos tardíos que aparecen meses o años después.
La elección entre radiocirugía y radioterapia convencional considera este balance entre eficacia y efectos secundarios, siempre con el objetivo de mantener la mejor calidad de vida posible para el paciente.
Elección del tratamiento: radiocirugía, radioterapia convencional o combinación
Llegados a este punto, surge una pregunta lógica: si ya se conoce cuál es la diferencia entre radiocirugía y radioterapia convencional, ¿cómo se decide qué tratamiento es el más adecuado en cada caso?
La respuesta depende de múltiples factores:
- Tipo de tumor o lesión.
- Tamaño y localización.
- Estado general de salud del paciente.
- Tratamientos previos recibidos (cirugía, quimioterapia, otras radioterapias).
- Objetivo terapéutico: curación, control local, alivio de síntomas.
En muchos hospitales, la decisión se toma en comités multidisciplinarios donde participan oncólogos radioterapeutas, cirujanos, oncólogos médicos, neurólogos, neurocirujanos y otros especialistas. Ellos evalúan la evidencia científica disponible y la situación particular de cada paciente, para recomendar el esquema más adecuado, que puede ser radiocirugía, radioterapia convencional o una combinación de ambas en diferentes momentos.
Comprender la diferencia entre radiocirugía y radioterapia convencional ayuda al paciente y a su familia a dialogar con el equipo médico con mayor claridad, hacer preguntas específicas y participar activamente en la elección del tratamiento, siempre con la mira puesta en el control de la enfermedad y el cuidado de la calidad de vida.
-
¿Por qué hacer tu rinoplastia en Hospital Ángeles?
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
 La rodilla es una de las articulaciones más complejas y exigidas del cuerpo. Participa en casi todos los movimientos cotidianos: caminar, subir escaleras, agacharse, correr o simplemente mantenerse de pie. Por esa misma razón, también es una de las zonas con mayor riesgo de lesiones y desgaste. Identificar a tiempo cuándo acudir con un
La rodilla es una de las articulaciones más complejas y exigidas del cuerpo. Participa en casi todos los movimientos cotidianos: caminar, subir escaleras, agacharse, correr o simplemente mantenerse de pie. Por esa misma razón, también es una de las zonas con mayor riesgo de lesiones y desgaste. Identificar a tiempo cuándo acudir con un  Al elegir al mejor especialista en cirugía de columna en Hospital Ángeles, es conveniente preguntar qué tipo de tecnología se utilizará en tu procedimiento y cómo contribuye a la precisión y seguridad de la intervención.
Al elegir al mejor especialista en cirugía de columna en Hospital Ángeles, es conveniente preguntar qué tipo de tecnología se utilizará en tu procedimiento y cómo contribuye a la precisión y seguridad de la intervención.